Вот уже целую неделю я знаю, что у меня РС. Я прочитала все, что могла найти, а теперь голова идет кругом. Что действительно должна я знать? В чем я могу быть уверена? Должна я бояться самого худшего или еще есть надежда? Если попытаться сказать одной фразой важнейшее о рассеянном склерозе, то это будет выглядеть так: РС — это хроническое заболевание, которое в обществе считают безнадежным, но оно в большинстве случаев протекает достаточно мягко, практически не сокращает продолжительность жизни и не заразно. К сожалению, оно часто имеет прогрессирующий характер и приводит к инвалидности. Естественно, что об этом заболевании следует знать значительно больше. По данным Всемирной Организации Здравоохранения, в настоящее время в мире количество больных рассеянным склерозом составляет около 2,5–3 млн. человек. Это самое распространенное неврологическое заболевание у лиц молодого возраста европеоидной расы. В России около 500 тысяч человек, больных рассеянным склерозом, и ежегодно их число увеличивается на 5–7%. Заболевание стало часто выявляться в детском и подростковом возрасте (описаны случаи развития РС у детей 7 лет и раньше). Распространенность рассеянного склероза в большинстве стран мира постоянно увеличивается. Для большинства регионов России она находится на среднем (10–50 случаев на 100 000 населения) и высоком (до 70 случаев на 100 000 населения) уровнях. За последние 120 лет в различных регионах России, в том числе и в Москве, распространенность рассеянного склероза выросла с 29–33 до 45–50 случаев на 100 000 населения. В крупных промышленных районах и городах она выше. Преобладающее число больных (80%) — это женщины в возрасте 20–35 лет, мужчины 35–45 лет; средний возраст дебюта рассеянного склероза составляет 29 лет — 33 года. До 16 лет заболевание манифестирует в 2,7% случаев, старше 59 лет — в 0,6% случаев. Отмечается достоверное преобладание женщин (в 2–3 раза) среди больных рассеянным склерозом. Как многие аутоиммунные заболевания, РС начинается у них в среднем на 1–2 года раньше, в то время как у мужчин преобладает неблагоприятная прогрессирующая форма течения заболевания. Раньше возрастной предел развития заболевания определялся в 15 лет. С появлением специализированных средств диагностики, таких как магниторезонансная томография (МРТ), выявилось, что РС может возникать и в детском возрасте, при этом чаще болеют девочки (три случая у девочек против одного случая у мальчиков). Первично-прогрессирующая форма чаще встречается в возрасте около 50 лет. После этого возраста соотношение страдающих рассеянным склерозом мужчин и женщин приблизительно одинаковое. Заболеваемость РС увеличивается в среднем с 2,0–2,2 до 3,4 случаев на 100 000 населения в год; в некоторых странах Северной Европы — до 5–8 новых случаев. При этом рост заболеваемости отмечается не только в традиционных для рассеянного склероза областях и этносах, но и в зонах, ранее свободных от него. Известно, что распространенность заболевания зависит от географических зон, являясь наиболее низкой на юго-востоке и наиболее высокой на северо-западе.
По данным ВОЗ, среди неврологических заболеваний рассеянный склероз является основной причиной стойкой инвалидизации лиц молодого возраста. Российские ученые отмечают, что в последнее время во многих регионах России наблюдается увеличение количества пациентов с РС, что связано с улучшением диагностики, выявлением большого числа клинически мягких случаев и повышением качества лечения, что привело к увеличению продолжительности жизни больных. Тем не менее, можно говорить и об истинном повышении заболеваемости, о чем свидетельствует выявление большего количества случаев у детей и подростков. И все-таки познакомим с научным определением болезни: рассеянный склероз — это хроническое воспалительно-дегенеративное демиелинизирующее заболевание с множественными очагами поражения преимущественно в центральной нервной системе, с началом болезни в молодом возрасте, протекающее с обострениями и ремиссиями или хронически. Некоторые нюансы заболевания раскрывает и следующее определение. Рассеянный склероз — это аутоиммунное заболевание, при котором иммунная система организма (в норме выполняющая функцию обнаружения и разрушения чужеродных организму субстанций) ошибочно атакует собственные здоровые ткани. При рассеянном склерозе объектом атаки со стороны иммунной системы становятся ткани головного и спинного мозга. Клинически болезнь проявляется приступообразным течением с весьма пестрой симптоматикой со стороны глаз, чувством онемения, параличами, нарушением равновесия. Причиной разнообразных жалоб являются маленькие очаги воспаления (бляшки), разбросанные в головном и спинном мозге (см. 3.7 Как выглядят очаги РС?). На снимках магниторезонансных томограмм они представлены в виде белых пятен (см. 7.3 Являются ли белые пятна доказательством РС?). Именно поэтому РС имеет множество различных симптомов, возникновение которых зависит от того, какие участки нервной системы поражаются, а посему и нет типичного проявления РС. У каждого пациента имеются различные симптомы, выраженность и продолжительность которых изменяются с течением времени. Можно выделить наиболее часто встречающиеся проявления заболевания, но нет ни одного пациента, который имел бы все симптомы одновременно. Несмотря на все усилия исследователей причины заболевания пока еще не выяснены. Есть мнение, что это может быть вирусная инфекция, перенесенная в детстве и вызвавшая впоследствии аутоиммунную реакцию с разрушением белого мозгового вещества (см. 16.1 Существует ли возбудитель заболевания? и 15.7 Является ли РС аутоагрессивной болезнью?). Активно дискутируется вопрос о роли эмоциональных нагрузок в возникновении и течении болезни (см. 12.4 Как воздействуют эмоциональные нагрузки на иммунную систему?). Хотелось бы отметить, что порой на ранних стадиях заболевания, когда у пациента уже имеются бляшки рассеянного склероза в мозге, объективные и субъективные неврологические симптомы могут не выявляться. Исследователи связывают это с тем, что при поражении небольшого количества нервных волокон их функция выполняется здоровыми тканями, и лишь когда поражается около половины волокон на данном участке, появляются очаговые неврологические симптомы. Нередко очаговое поражение мозга выявляют случайно при МРТ, в то время как еще нет четких проявлений заболевания. В этих случаях требуется особенно тщательное обследование и наблюдение невролога.
К сожалению, бытует представление о РС как о неизлечимом заболевании, обязательно со временем приводящем к тяжелой инвалидизации. Это мнение давно устарело. Сегодня можно сказать, что более чем в 2/3 случаев болезнь принимает весьма спокойное течение, порой приводя к весьма незначительным нарушениям функций организма. Во многих случаях уже в первые годы заболевания можно вполне надежно предсказать ход его течения (см. 11.2.2 Что гласят 10 прогностических правил для РС?). Даже наличие результатов магниторезонансной томографии не всегда дает возможность прийти к правильному диагнозу. Для этого нередко требуется длительное время для наблюдения за пациентом (см. 6.1 Как ставится диагноз РС?). Так или иначе, последовательное изменение образа жизни позволяет положительно влиять на течение заболевания. Отвечая на вопрос о том, следует ли бояться самого худшего или есть надежда, заметим, что надежда на спокойное течение заболевания или на длительное отсутствие обострений есть всегда. Более того, постоянно улучшается организация медицинской помощи пациентам с РС. В последние годы стала реальной возможность получить бесплатно специализированное лечение. Примечательно, что в 2007 г. Правительство России приняло Положение о централизованной закупке лекарственных средств, предназначенных для лечения больных с рядом заболеваний, в том числе рассеянным склерозом.
В ряде источников можно встретить название этой болезни — «диссеминиро- ванный энцефаломиелит», а иногда говорят, что это безобидная форма РС. Это действительно так?
Не вдаваясь пока в описание сложной картины изменений при рассеянном скле- розе, отметим, что при этом заболевании происходит разрушение вещества, обра- зующего мягкую оболочку нервных волокон — миелина (демиелинизация), в ре- зультате чего возникает нарушение проведения по нервам импульсов от головного и спинного мозга и обратно, что приводит к появлению разнообразных симптомов. Области потери миелина (повреждения или бляшки) представляют собой зоны руб- цовых (склеротических) изменений, где вместо утраченного миелина происходит разрастание глиальной ткани, т.е. возникают участки астроглиоза, или склероза.
При РС они появляются в различное время и в разных областях головного и спинного мозга, поэтому термин «рассеянный склероз» и обозначает наличие множества очагов склеротических изменений. До этого момента читателю долж- но быть все ясно. А дальше можно познакомиться с современным представле- нием о весьма похожих заболеваниях, которое, впрочем, имеет и противников.
Острый рассеянный энцефаломиелит (ОРЭМ), рассеянный склероз (РС)
и оптический неврит являются наиболее распространенными воспалительными демиелинизирующими заболеваниями ЦНС в детском и подростковом возрасте. ОРЭМ более распространен среди детей первого десятилетия жизни. РС более характерен для подросткового возраста. ОРЭМ отличается от РС тем, что обыч- но протекает с одной атакой заболевания, хотя некоторые авторы (5–12%) при- знают и возможность повторных обострений. Кроме того, это заболевание схоже с РС появлением рассеянной неврологической симптоматики и возникновением нескольких очагов демиелинизации. Ряд авторов отмечает некоторые особенно- сти развития этого заболевания. Некоторые врачи, длительное время наблюдаю- щие пациентов с РС, считают, что ОРЭМ не следует идентифицировать с РС, но в ОРЭМ как раз и нужно искать РС!
Вот уже несколько недель, как я знаю, что болею РС, и вполне откровенно го- ворю об этом с моим другом. Вначале это его не напрягало, но вот заметила, что он в последние дни ведет себя как-то странно. Сначала он не хотел говорить, но потом признался, что его мама сказала, что это заразная болезнь.
Пожалуй, нет более достоверных высказываний о рассеянном склерозе, чем то, что это заболевание не заразно! Более того, проведенные в Англии ис- следования показали, что у супругов пациентов с РС это заболевание встре- чается реже, чем у других людей. Пока нет достаточно серьезных объяснений этому факту.
Действительно ли пациенты с РС умирают раньше?
Нет. Большинство пациентов имеют вполне обычную продолжительность жизни. Естественно, возможно тяжелое течение заболевания, когда развиваются грозные осложнения (воспаление легких или нарастающая инфекция мочевых путей), укорачивающие жизнь. В специальной литературе приводятся конкрет- ные цифры, но в связи с тем, что они весьма разбросаны, мы решили обойтись без них. К тому же, они не добавляют оптимизма.
Я узнала о своей болезни неделю назад. Это подействовало на меня так, как будто земля подо мной разверзлась. Я мало знаю о РС, но помню, что от этого заболевания умерла моя тетя. Она была замечательной женщиной, прекрасным художником и любящей женой. Затем пришла эта болезнь и все разрушила. Ее покинул муж, долгое время она была вынуждена находиться в инвалидном кресле, и, наконец, она умерла.
Одной из самых больших проблем при рассеянном склерозе является то, что именно самые трагические случаи бросаются в глаза и запечатлеваются в нашей памяти. Ведь не секрет, что на каждый случай заболевания, который мы знаем, приходится еще три или четыре случая, когда у этих людей болезнь протекает незаметно для нас, поэтому мы и не видим в этих случаях ничего страшного.
Доброкачественное течение заболевания встречается у 20% больных. При правильном раннем лечении заболевания можно добиться стойкой ремиссии. (11.2.7 Что подразумевают под доброкачественным течением РС?).
Не стоит забывать, что едва ли существует какое-нибудь другое заболе- вание нервной системы, которое проявлялось бы в столь же разнообразных формах, как РС. Это касается как течения заболевания, так и его проявлений и последствий, что делает недуг загадочным и для больных, и для врачей. Ис- следования последних лет позволили сделать вывод, что РС встречается го- раздо чаще, чем предполагалось раньше, и что он долгое время, а порой и до конца жизни может протекать достаточно легко. Естественно, никто не знает, как будет протекать болезнь. И это всегда тяжело для пациента. В то же время вероятность того, что болезнь будет протекать легко, достаточно высока, да и существующие ныне возможности лечения позволяют рассчитывать на то, что тяжелой инвалидности можно избежать или по крайне мере отодвинуть сроки ее наступления.
Мне трудно представить, что означает «пестрая симптоматика». Что под- разумевают под этим?
Давайте начнем с простого. При инфаркте имеются боли в сердце, при грип- пе — кашель, при гепатите — кожа приобретает желтый цвет. Все эти симпто- мы являются ведущими. При рассеянном склерозе именно такого симптома нет. Более того, клиническая картина при этом заболевании столь разнообразна, что принято говорить о пестрой симптоматике.
Приведем примеры. Заболевание может начаться с того, что окружающие предметы видятся одним глазом, как через матовое стекло. Через полгода по- является ощущение, что левая рука втиснута в узкую перчатку, а через некото- рое время — «электрические» покалывания в позвоночнике при наклоне голо- вы вперед. Возможно, что заболевание впервые проявит себя головокружением или нарушением координации, затем двоением в глазах и, наконец, свинцовой тяжестью в ногах. У других пациентов долгое время превалирует необъяснимая усталость, возможны неудержимые позывы на мочеиспускание, когда возникает необходимость срочно бежать в туалет из-за невозможности удержать мочу, а за- тем и неловкость в правой или левой руке.
Такая пестрая симптоматика связана с появлением очагов в головном и спин- ном мозге. Вместе с обострениями заболевания она является одним из важней- ших диагностических критериев (6.1 Как ставится диагноз РС?). Заметим, что этот термин больше употребляется в зарубежной медицинской литературе.
Моя болезнь началась с неприятных покалываний в шее, когда я глубоко на- клоняла голову вперед, и ощущения, что правая рука втиснута в узкую перчатку. Наш невролог сразу еще до обследования сказал, что у меня типичные симптомы РС. Действительно ли, что этот диагноз можно поставить лишь на основании клинических проявлений?
Клиническая картина рассеянного склероза очень разнообразна, но, к сожа- лению, как уже отмечено, нет ни одного четкого характерного для этого заболе- вания признака. Именно поэтому довольно часто встречаются ошибки диагно- стики (в 30% случаев), особенно на начальных стадиях болезни, когда выявить заболевание подчас не удается даже по данным МРТ (магниторезонансной томо- графии). Но возможен и другой вариант — на томографии определяются значи- тельные изменения, связанные с образованием бляшек, а человек чувствует себя вполне прилично. Мы еще обсудим все эти случаи.
Каждый пациент имеет различные симптомы, которые изменяются с тече- нием времени. Меняется их выраженность и продолжительность даже у одно- го и того же человека. На ранних стадиях РС может проявляться различными симптомами, которые могут возникать эпизодически в течение длительного пе- риода времени, что может быть расценено как проявление каких-либо других заболеваний.
Нередко симптомы заболевания возникают неожиданно, часто после пребы- вания на жаре или в парилке, после тяжелой физической работы или простудного заболевания. Это может быть пелена перед одним или обоими глазами, внезапно может перестать слушаться язык или не подчиняются конечности. Поскольку до- вольно часто все эти явления в течение 1–2 суток исчезают, человек о них просто забывает. Через несколько лет эти симптомы могут повторяться, но полностью уже не исчезают.
Субъективные проявления болезни порой просто трудно описать, поэтому довольно часто на ранних стадиях пациенты с РС не находят должного понима- ния своих проблем ни у родственников, ни у медицинских работников.
Известно, что при РС поражаются определенные части центральной нервной системы: спинной мозг, мозжечок, ствол мозга и зрительные нервы. В других ее отделах так называемые бляшки образуются редко. В соответствии с количе- ством и интенсивностью их образования симптомы болезни проявляются реже или чаще. По-разному проявляются функциональные расстройства. Они могут быть вызваны активностью одной или нескольких бляшек.
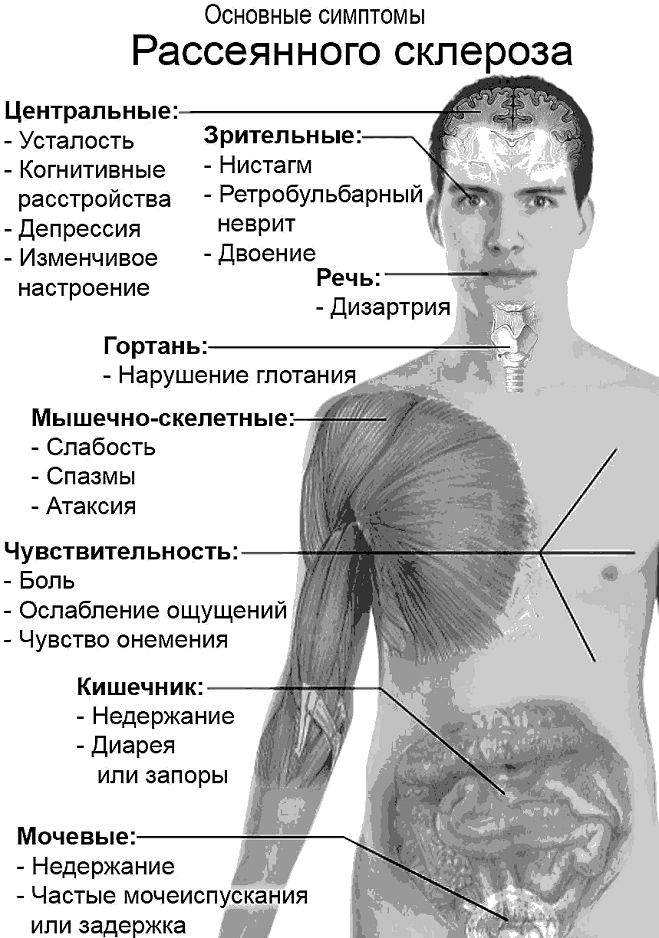
Основными симптомами РС являются расстройство движений, нарушение равновесия, координации движений, чувствительности, зрения, а также рас- стройство деятельности мочевого пузыря, кишечника и половой функции. Не исключены боли в мышцах, в том числе в лицевых, а также одностороннее сни- жение слуха, эпилептические припадки и острые психические расстройства.
На основании многолетних наблюдений различных авторов можно предста- вить симптомы заболевания следующим образом.
Симптомы, наиболее часто встречающиеся у пациентов с рс:
нарушения зрения:
⦁ нечеткость зрения;
⦁ диплопия (двоение перед глазами);
⦁ оптический неврит (снижение остроты зрения);
⦁ ретробульбарный неврит (полная потеря зрения, обычно временная и встречается не часто, так же, как и скотома — ограниченный слепой участок в поле зрения);
⦁ нистагм (спонтанные движения глазных яблок).
нарушения координации:
⦁ нарушение равновесия;
⦁ тремор (непроизвольные движения, дрожание мышц);
⦁ атаксия (неустойчивость при ходьбе);
⦁ головокружение;
⦁ неловкость в конечностях;
⦁ нарушение координации движений;
⦁ ощущение слабости в ногах в результате снижения мышечного тонуса.
спастичность (повышение тонуса мышц):
⦁ спастика (повышение мышечного тонуса, что может приводить к затрудне- нию передвижений), преимущественно в нижних конечностях;
⦁ спазмы (болезненные сокращения мышц).
изменения чувствительности:
⦁ гипо- и гиперестезия (пониженная и повышенная чувствительность);
⦁ онемение;
⦁ покалывание;
⦁ жжение;
⦁ боль (не характерна, но может встречаться при РС, например, лицевая боль как проявление невралгии тройничного нерва, боль в мышцах).
нарушения речи:
⦁ замедление речи;
⦁ «смазанность» речи;
⦁ скандированная речь (изменение ритма речи).
нарушение глотания
⦁ дисфагия.
синдром хронической усталости:
⦁ изнуряющий вид общей усталости, возникающей без видимой причины или непропорционально предшествующим нагрузкам — один из наиболее ча- стых и наиболее беспокоящих симптомов РС.
нарушения функции тазовых органов:
⦁ учащенное мочеиспускание;
⦁ императивные (неудержимые) позывы на мочеиспускание;
⦁ неполное опорожнение мочевого пузыря;
⦁ недержание мочи;
⦁ запоры;
⦁ недержание кала (редко).
сексуальная дисфункция:
⦁ импотенция (половое бессилие);
⦁ фригидность (снижение полового влечения у женщин);
ослабление ощущений.
непереносимость жары:
⦁ очень часто приводит к преходя- щему усилению других симптомов.
Когнитивные (познавательные)
нарушения:
⦁ ухудшение кратковременной па- мяти (проявляется общей рассеянно- стью);
⦁ снижение способности к концентра- ции внимания, логическому мышлению.
Некоторые из этих симптомов замет- ны сразу, другие же, типа хронической усталости, изменений чувствительности, ухудшения памяти, снижения концен- трации, часто являются скрытыми. Их трудно описать, о них трудно рассказать другим людям, поэтому иногда родствен- ники и коллеги не могут оценить влия- ние этих симптомов на больного РС, его социальную активность и качество жиз- ни. Кстати, несколько позже поговорим подробнее о хронической усталости.
Большинство пациентов с рассеянным склерозом имеют несколько различ- ных симптомов. Поскольку некоторые из них характерны для РС, например оп- тический неврит, симптом Лермитта, симптом горячей ванны, то врач-невролог вполне может предполагать диагноз РС без МРТ.
Хотя имеются симптомы, наиболее часто встречающиеся у большинства из пациентов, нет ни одного человека, который имел бы все симптомы одновре- менно. Тем не менее, на основании указанных в вопросе пациента специфичных симптомов врач может предполагать РС, но чтобы поставить диагноз достовер- но, недостаточно наличия даже характерных симптомов, требуется специальное обследование, о чем речь пойдет позже
От обилия описываемых симптомов голова идет кругом. Стоит ли сравни- вать течение болезни у меня и у других пациентов?
Течение рассеянного склероза может быть самым разнообразным и трудно предсказуемым. У многих людей заболевание на начальной стадии проявляется всего одним из возможных симптомов, после чего следуют месяцы или даже годы без заметного ухудшения. В других случаях симптомы могут прогрессировать на протяжении длительного периода. Нередко у пациента могут наблюдаться лишь некоторые из них, а другие — не проявляться никогда. Порой какой-то симптом, проявившись однажды, может затем регрессировать и больше никогда не возни- кать. Таким образом, течение рассеянного склероза очень индивидуально, и нет особого смысла сравнивать себя с другими пациентами.
И все-таки некоторые симптомы встречаются у большинства, другие совсем редко. Это так?
Даже при отсутствии ведущей жалобы при наличии известной пестрой симп- томатики существуют симптомы, характерные с высокой достоверностью для данного заболевания:
⦁ воспаление зрительного нерва;
⦁ симптом Лермитта (ощущение, похожее на удар электрическим током, рас- пространяющееся вниз по спине и далее в ноги и в руки при сгибании шеи впе- ред и длящееся одну-две секунды);
⦁ ощущение стягивающего корсета. Симптомы, часто встречающиеся при РС:
⦁ нистагм (спонтанные движения глазных яблок) и двоение перед глазами;
⦁ онемение конечностей;
⦁ слабость и чувство неловкости в одной руке;
⦁ нарушение равновесия («как пьяный»);
⦁ ощущение слабости в ногах в результате снижения мышечного тонуса (ноги словно налиты свинцом);
⦁ постоянная усталость;
⦁ расстройства мочеиспускания. Симптомы, редко встречающиеся при РС:
⦁ эпилептические припадки;
⦁ потеря слуха и речи (центрального характера);
⦁ невралгия тройничного нерва;
⦁ дыхательные нарушения;
⦁ миокимия (волнообразные сокращения группы мышечных волокон, чаще всего лицевых);
⦁ пролежни и опрелости.
Я очень подвижный человек. Как часто встречаются нарушение двигатель- ных функций?
Одним из наиболее частых симптомов при рассеянном склерозе являет- ся расстройство движений (по ряду авторов — до 90%). Его можно объяснить расположением очагов: чаще в спинном, реже — в головном мозге. Подобные поражения пирамидного тракта (системы нервных центров и нервных путей, начинающихся от крупных пирамидных нейронов коры больших полушарий и заканчивающихся в клетках спинного мозга) являются основной причиной инвалидизации пациентов.
Если этот процесс не выражен, то это проявляется ригидностью (напряжени- ем) мышц, то есть спастичностью (состоянием повышенного мышечного тонуса, при котором конечность оказывает сопротивление выполнению ею пассивных движений). Например, у пациента с трудом разгибаются колени и плохо подни- маются стопы, что делает походку «деревянной», при этом ноги у него волочат- ся, и он рискует упасть и получить дополнительную травму. Если на начальной стадии болезни часто поражается только одна нога или только стопы, то позднее возможно распространение процесса на обе ноги. Реже наблюдается спастич- ность рук, когда возможна ригидность мышц при разгибании локтей и сгибании пальцев, при этом движения рук делаются неловкими.
Различают высокий и низкий тонус мышц. Высокий тонус затрудняет актив- ные движения, сопровождается болями (спазмами), приводит к формированию контрактур.
Низкий тонус затрудняет стояние, ходьбу, активные движения. Он усиливает слабость в конечностях («ватные ноги»).
При более глубоком поражении нервных путей добавляются ощущения тя- жести и слабости в ногах или руках, которые усиливаются при длительной физи- ческой нагрузке, и в конечном итоге могут возникать выраженные спастические параличи (парезы), когда наступает ослабление способности мышц сокращаться. В зависимости от локализации очага наблюдаются различные парезы. Это может быть гемипарез (поражение одной половины тела), парапарез (слабость мышц обеих ног) и реже монопарез (парез одной конечности), тетрапарез (поражение рук и ног). Нижние конечности страдают чаще, чем верхние. Эти функциональ- ные изменения выявляются специалистами в начальных стадиях заболевания при оценке неврологического статуса. Отметим, что спастичность обычно пре- обладает над выраженностью пареза и характеризуется повышением мышечно- го тонуса при пассивных движениях, ограничением активных движений из-за скованности, непроизвольными рефлекторными мышечными спазмами, иногда болезненными судорогами. Отмечено, что только у 22% пациентов было суще- ственное снижение силы в руках. Довольно характерно изменение степени па- реза в течение дня: некоторые пациенты отмечают усиление слабости к вечеру, другие — с утра.
Тяжелым нарушением двигательных функций является паралич. Чаще всего процесс начинается с одной ноги, затем в него вовлекается другая нога. Посколь- ку он нередко проявляется по-разному, то вес тела перемещается на менее пора- женную ногу, что приводит к изменению осанки. При параличе верхних конеч- ностей в процесс больше вовлечены кисти рук, при этом степень их поражения может быть различной. Нет необходимости описывать те ограничения, которые испытывает пациент в связи с невозможностью производить необходимые для самообслуживания движения. В тяжелых случаях возможно поражение полови- ны или всего туловища, что, к счастью, происходит редко. Зачастую пациенту трудно совершить определенные движения пальцами рук, в то время как другие движения ему удаются лучше. Положение пальцев и рук часто настолько изме- няется, что трудно правильно удерживать в руках те или иные предметы. Иногда сложно поднять руки вверх или удержать их в этом положении.
Если причиной паралича является дефект спинного мозга, то поражаются скорее обе руки или ноги, а если паралич вызван патологическими изменени- ями в головном мозге, то чаще всего поражается одна половина тела, т.е. рука и нога с одной стороны. В дальнейшем могут быть также парализованы мышцы туловища. В этом случае пациенту трудно держаться прямо во время ходьбы или сидя. Иногда он испытывает слабость, сопровождающуюся болезненными спаз- мами мышц спины, когда ему нужно выпрямиться. Если к этим нарушениям до- бавляются изменения равновесия и координации движений, то со временем по- является весьма характерная для рассеянного склероза походка — «спастически активное нарушение походки».
Как написала в своем письме одна пациентка: «Узнаю РС-ников сразу в раз- ных больницах и на улице. Мы все чуть приволакиваем ногу, ходим как моряки, широко расставив ноги». Меткое замечание.
Довольно часто встречаются симптомы поражения черепных нервов и ствола головного мозга. Они могут быть представлены глазодвигательными нарушениями, особенно часто парезом отводящего нерва и межъядерной офтальмоплегией (пара- личом мышц глаза, обусловленным поражением ядер в стволе головного мозга); па- резом мимической мускулатуры; различными типами нистагма; головокружением.
В последнее время у меня появились нарушения равновесия и координации движений. Врач сказал, что процесс распространился на мозжечок. Чем это мне грозит?
Сложно ответить на данный вопрос, ибо изменения также носят индивидуаль- ный характер. Действительно, если возникли очаги в мозжечке, то у пациента появ- ляется ощущение, что он передвигается словно по слою ваты. В связи с этим поход- ка становится неуверенной, заметно, как приходится расставлять ноги при ходьбе, труднее передвигаться по неровной поверхности. Порой походка становится «дере- вянной», шаткой, пациент идет как бы на дрожащих ногах. При резких движениях туловища или головы он может потерять равновесие. У пациента создается ощу- щение, что он утрачивает контроль над конечностями. Поскольку отдельные дви- жения часто не координированы, пациент при ходьбе натыкается на окружающие предметы, напоминая пьяного. Так проявляется симптом атаксии, который являет- ся одной из основных причин стойкой инвалидизации. Руки становятся непослуш- ны, движения пальцев теряют уверенность, трудно произвести точное движение (например, вдеть нитку в иголку или застегнуть пуговицы). Как нам написала одна пациентка, ее РС начался с «ощущения втиснутости левой руки в узкую перчатку». Порой осуществление движений происходит без соразмерения их силы (дис-
метрия).
Одним из проявлений нарушения координации является интенционный тре- мор, когда рука пациента начинает сильно дрожать при попытке взять какой-ни- будь предмет. Возможно также дрожание ног при ходьбе. Иногда даже в состоя- нии покоя возникает дрожание рук, а порой головы и туловища.
Поскольку поражение мозжечка не всегда бывает изолированным, а может сочетаться с пирамидными нарушениями, возможны и другие проявления за- болевания. При нарушении координации мышц речевого аппарата заметно на- рушение речи, которая становится невнятной. Это так называемая дизартрия — расстройство речи, выражающееся в затрудненном произношении отдельных слов, слогов и звуков, главным образом согласных. Отмечается неравномерность речи по силе звука, она становится рубленой, скандированной, когда пациент пытается отчетливо произносить слова, выделяя каждый слог.
Весьма характерным для рассеянного склероза является нистагм — непроиз-
вольные ритмические, судорожные движения глазных яблок, которые связаны
с нарушением координации глазных мышц. Это мешает сосредоточить взгляд на каком-нибудь предмете или слове в тексте. Некоторые авторы считают, что в 50–70% случаев выявляется вертикальный и горизонтальный нистагм.
Ряд авторов отмечают, что нарушения координации движений и равновесия в период обострения (или как постоянно проявляющийся симптом РС) наблюда- ются более чем у ¾ пациентов.
Мне кажется, что практически у всех моих знакомых с РС есть нарушения чувствительности в той или иной степени. Это действительно так?
Да, это так. В раннем (10–15 лет) и молодом (до 32–35 лет) возрасте заболева- ние чаще всего (в 31,9–52,2%) начинается с нарушения чувствительности, хотя и «поздний РС» (после 40 лет) тоже начинается с ощущения «ватных» ног. Эти нарушения встречаются у 85–90% пациентов с РС, практически так же часто, как нарушения движений. Степень их развития также зависит от возникнове- ния очагов поражения чаще в спинном мозге, реже — в головном мозге. Похож и порядок появления изменений: сначала поражается только одна нога или рука, прежде всего стопы или кисти рук, а со временем в различной степени поража- ются обе ноги или руки или нижняя и верхняя конечности только одной сто- роны тела. Отмечено, что при снижении чувствительности туловища изменения имеют довольно характерный кольцевидный или полукольцевидный вид с четко обозначенными границами на животе или груди. На ранних стадиях заболева- ния, когда очаги поражения спинного мозга небольшого размера, чувствитель- ность обычно сохраняется на периферических участках ног, рук или туловища. Обычно могут отмечаться разнообразные нарушения в виде «ощущения онеме- ния кожи», «ползания мурашек» (парестезии), зуда, жжения, «стреляющих» или
«летучих болей», гиперчувствительности. Возможно также извращение чувстви- тельности (дизестезии). Например, тепло воспринимается как боль или холод, возможны неприятные ощущения при прикосновении: например, при прикосно- вении одежды к телу появляется чувство жжения или тянущая боль.
При рассеянном склерозе наблюдается также нарушение вибрационной чув- ствительности. Это приводит к нарушению координации движений, которое со- провождается чувством неуверенности при ходьбе. Нарушение же чувствитель- ности подошв способствует ощущению, как будто пациент буквально «не чув- ствует почву под ногами». Но встречаются случаи повышенной чувствительно- сти, когда нога ощущает любое препятствие, встречающееся на пути.
Во всех руководствах описывают нарушения так называемой проприоцептив- ной чувствительности, связанной с реакцией на раздражение мышц, сухожилий, связок и других элементов суставов. Причиной своеобразного восприятия дви- жений и положения тела и конечностей является поражение пути заднего кана- тика спинного мозга. Заметим, что эти изменения связаны с вышеописанными нарушениями координации движений. Можно понять эмоциональный шок, ко- торый описывает в своем письме одному из авторов одна пациентка: «В пере- полненном троллейбусе я вдруг ощутила, что не понимаю, глядя на поручень, за который держалось не менее пяти рук, какая из них моя!?».
Три недели назад столкнулась с удивительным ощущением, когда согнула го- лову вперед. Мне показалось, что по позвоночнику «пробежал ток». Врач сказал, что это симптом Лермитта и что это характерно для РС. Но ведь у меня МРТ
головы нормальная, поэтому предложили сделать спинномозговую пункцию. Что означает этот симптом?
Действительно, указанный симптом наблюдается при обострении рассе- янного склероза, протекающем в легкой форме, примерно у 5% пациентов. Он выражается в безболезненном, но неприятном ощущении «пробегания, удара» электрического тока вдоль позвоночника при наклоне головы вперед. Подобные проявления могут быть и следствием преждевременного износа шейного отдела позвоночника.
В течение нескольких дней у меня такое ощущение, что вся нижняя половина тела втиснута в какой-то корсет, и я с трудом поднимаюсь по лестнице к своей квартире. Почему это так?
Среди типичных симптомов РС можно встретить такое описание — «узкий корсет» или «обод вокруг груди». Здесь также идет речь о нарушении чувстви- тельности. Часто это касается только половины тела. Нередко речь идет о фе- номене, когда ощущаешь, как будто голень попала в тиски или рука втиснута в плохо подобранную маленькую перчатку. Некоторые пациенты говорят об опо- ясывающем стягивающем ощущении, как будто на туловище или определенное место на руке или ноге (например, чуть выше или ниже колена) наложили тугой резиновый жгут шириной примерно в ладонь. Заметим, что на конечностях на- рушение чувствительности может проявляться продольными полосами, напри- мер на внешней стороне голени или предплечья, или в виде разрозненных пятен величиной с ладонь.
В любом случае эти явления связаны с появлением очага в спинном моз- ге и нарушением чувствительности. Если он находится в шейном отделе, то страдает рука (кстати, нередко сопутствует этому и симптом Лермитта), если в грудном отделе — ощущение «обруча» на уровне пупка, в поясничном — тог- да кажется, что сдавливается голень (порой возникает ощущение нехватки кожи на ноге).
Оба выше названных симптома характерны для свежего обострения, держат- ся недолго и обычно впоследствии проходят, что связано с исчезновением отека вокруг свежего очага (см. 3.8 Почему вокруг очагов бывает отек?).
Когда я купаюсь или принимаю душ, мне становится хуже. Связано это с болезнью?
Да, это так называемый синдром «горячей ванны». Он характеризуется временным нарастанием симптоматики при повышении температуры окружающей среды (горячая ванна, баня, прием горячей пищи, пребывание на улице в жаркий солнечный день) или при повышении температуры у больного (физические упражнения, лихорадка). Синдром «горячей ванны» наблюдается у 60% пациентов с РC, является частым, но не специфичным клиническим тестом и связан с повышенной чувствительностью демиелинизированных проводников к изменению электролитного баланса. Доказано, что повышение температуры на пол градуса уже может блокировать проведение импульсов по нервным волокнам. Заметим, что ухудшение, связанное с повышением температуры окружающей среды, не следует расценивать как обострение (см. 4.6 Что такое «ложное обострение»?). Некоторые пациенты отмечают, что уже при выходе из горячей ванны наваливается слабость, начинается головокружение.
Тем не менее, полагают, что длительное и интенсивное перегревание может привести к обострению (60.3 Можно ли пользоваться сауной? и 60.6 Можно ли ехать на море летом?).
Американские ученые обнаружили снижение интеллектуальной деятельности у людей с рассеянным склерозом при потеплении. В ходе специального исследования было выявлено, что при повышении температуры воздуха пациенты с РС хуже выполняют задачи, связанные с быстрой обработкой и запоминанием информации. Сравнивая результаты тестов, ученые установили, что они показывали результаты на 70% лучше в прохладные дни. Для здоровых участников эксперимента никакой зависимости не выявлено. В теплую погоду пациенты с РС показывают больше клинических проявлений болезни и накопление контрастно- го вещества, которое используется при МРТ, в очагах демиелинизации.
Меня беспокоят сильные боли во всем левом бедре, горит как огнем. Иногда они такие выраженные, что не могу перенести прикосновение ткани брюк. Кто-то сказал, что при РС боли бывают редко. Так ли это?
Нет, это далеко не так. А теперь по порядку. Боль в нашей жизни — явление обычное, ибо мы встречаемся с ней с детства. Но одно дело, когда она кратковре- менна, другое — ее почти постоянный характер. При РС боли бывают достаточно часто, они могут быть острыми и хроническими. Они могут сопровождаться раз- личными нарушениями чувствительности: онемением, зудом, чувством покалы- вания, вплоть до потери чувствительности.
Так, причинами острой или подострой боли могут быть невралгия тройничного нерва, пароксизмальные боли в конечностях и уже описанный синдром Лермитта, головная боль с тошнотой, вплоть до потери сознания, корешковые боли, боли в периорбитальной области при оптических невритах, а также в пахо- вой и надлонной областях при нарушении опорожнения мочевого пузыря.
Хроническую боль вызывают спазмы в мышцах конечностей, дизестезии (аномальные, иногда неприятные ощущения, испытываемые человеком с ча- стичным повреждением чувствительных нервных волокон во время прикосновения к коже). Возможны также хронические головные боли сосудистого характера или при некоторых других нарушениях. Боли могут возникать по ходу позвоночника и межреберных промежутков, а также в виде «пояса». Они могут быть связаны с болями в мышцах или суставах вследствие нарушения осанки и движений; при нарушениях функций различных органов или появ- лении пролежней. Боли могут быть вызваны причинами, не связанными с ос- новным заболеванием, например мигренью, радикулитом. Наконец, нередко классическая терапия заболевания сопровождается болью (иммуноглобули- ны, интерфероны).
Ученые выяснили, что люди, страдающие РС, чаще испытывают головные боли, чем те, кто не страдает этим заболеванием. Ранее их не связывали с тече- нием именно РС. Однако результаты исследований показали, что взаимосвязь между ними существует. Проведено исследование, в котором принял участие 101 пациент с РС и 101 пациент без этого неврологического расстройства (кон- трольная группа). Было выяснено, что у пациентов с РС головные боли возни- кали достоверно чаще. Примерно 58% среди таких пациентов страдали серьез- ными головными болями. А в группе контроля только у 28% людей возникала мигрень. Ученые сделали вывод о взаимосвязи между РС и увеличенным риском возникновения головных болей. Предполагается, что их объединяют механизмы поражения головного мозга. Уточнению этих механизмов и разработке новых ле- карств будут посвящены продолжающиеся исследования.
У меня иногда возникают необычные приступы, которые быстро проходят.
Врач называет их пароксизмальными. Как они связаны с РС?
Когда говорят о пароксизмальных симптомах, то речь идет о внезапных, кратковременных, обратимых приступах, возникающих на фоне хронического патологического процесса. Иногда они могут повторяться несколько раз в тече- ние дня, а их проявления разнообразны. Они могут возникнуть спонтанно или быть вызваны движением, изменением осанки (позы), дыхания или вследствие воздействия других раздражителей, таких как усталость, эмоциональное или фи- зическое напряжение, резкие перепады температуры и т.д. Пароксизмальные со- стояния наблюдаются у 1–4% больных PC.
С чем связаны эти проявления? Специалисты считают, что они не указывают на демиелинизирующие процессы в центральной нервной системе, а, вероятнее всего, их появление следует связать с нарушением проведения нервных импуль- сов в очагах предыдущей активности заболевания. Это может привести, напри- мер, к пароксизмальной диплопии (двойное зрение), парестезии лица, невралгии тройничного нерва, атаксии, дизартрии и т.д.
Они могут возникать часто и неожиданно, повторяться через несколько дней или месяцев, а затем исчезнуть. Можно отметить, что в первые годы развития РС пациенты встречаются с ними чаще. Иногда это может быть первым симптомом заболевания, но обычно они не являются проявлением обострения. По некото- рым данным, они встречаются у 10–20% больных РС.
Пароксизмальные симптомы могут вызывать неприятные ощущения вплоть до боли (например, при невралгии тройничного нерва), могут достав- лять временные неудобства в повседневной жизни (например, дизартрия). Однако их продолжительность невелика: от нескольких секунд до нескольких минут. К сожалению, пароксизмы в случае рассеянного склероза имеют тен- денцию к повторению. В отличие от псевдообострений, которые связаны с по- вышением температуры тела, пароксизмальные симптомы могут появляться без видимой причины.
Какие пароксизмальные симптомы являются наиболее частыми?
Диплопия. Она связана со слабостью мышц, контролирующих движение глаз, в результате чего глаза не идеально согласованы друг с другом. Этот симп- том обычно описывают как «двоение предметов».
Парестезия. Обычно эти ощущения не связаны с болью. В области лица, ту- ловища и конечностей появляются покалывание, жжение, зуд, онемение или чув- ство «ползания мурашек».
невралгия тройничного нерва. Это болезненное и неприятное состояние. Пациент чувствует сильную, простреливающую боль, связанную с зонами ин- нервации тройничного нерва (чаще второй и третьей ветвей, т.е. в нижней части лица). Часто она появляется при разговоре или жевании.
Пароксизмальная атаксия. Неожиданное появление головокружения, не- устойчивости или отсутствия координации. Эти изменения могут привести к внезапному падению.
Дизартрия. Изменяется речь, произношение становится неясным, но смысл того, что говорится, понятен. Возможны нарушения ритма, смазанная речь, за- икание.симптом Лермитта (см. 2.8) — достаточно распространенный симптом, он представляет собой ощущение прохождения электрического тока по позвоноч- нику при наклоне головы вперед.
Пароксизмальная слабость обычно ощущается в ногах и ступнях, хотя ино- гда временная слабость может ощущаться в руках и кистях рук.
Акинезия описывается пациентами как внезапное «замораживание» или полный временный паралич. В этот момент человек просто не в состоянии дви- нуться с места или может двигаться только медленно, с очень большим трудом.
судороги. В большинстве случаев судороги проявляются в виде длительного
сокращения мышц без периода расслабления или как быстрая смена сокращения и расслабления скелетных мышц. Обычно человек падает и теряет сознание, а за- тем происходят подергивания и судороги мышц. Возможны менее выраженные проявления.
Другие проявления: внезапные изменения температуры, которые хорошо известны как «приливы», тик века или губ, трудности при глотании, внезапные эмоциональные сдвиги.
Возможны нарушения ощущений в виде жжения, чувства «ползания мура- шек», сжатия мышц. Они могут возникнуть в одной руке или ноге, распростра- ниться по всему телу, в т.ч. до лица. Это может быть вызвано, например, измене- нием положения ног (нога на ногу).
Часто пароксизмальные симптомы при РС не требуют медикаментозной те- рапии. Но если они доставляют значительные неудобства в повседневной жизни и вызывают ощутимый дискомфорт, назначается медикаментозная терапия.
Мне сказали, что проявления невралгии тройничного нерва типичны для РС. Существует ряд симптомов, которые бывают редко, порой лишь в период одного обострения, и не повторяются подобно другим нарушениям, наблюдаемым в течение многих лет при каждом обострении. К таким симптомам можно отнести и невралгию тройничного нерва, которая проявляется в форме очень сильных болей стреляющего характера. Этот нерв образует три периферические ветви — глазной, верхнечелюст- ной и нижнечелюстной нервы, которые иннервируют кожу передней части волося- ного покрова головы, кожу лица, зубы, десны, язык, конъюнктиву глаз, слизистые оболочки полостей носа, околоносовых пазух, ротовой полости, а также мозговые оболочки. Обычно боли, начинаясь в одной точке, отдают в зону иннервации соот- ветствующей ветви тройничного нерва, чаще всего в область верхней и нижней че- люсти, реже в область глаз и лба. Они носят разнообразный характер: возникая при- ступообразно, усиливаются при жевании, глотании и разговоре. Возможны и другие
характерные для этого осложнения нарушения, которые проходят весьма медленно.
Чаще этот симптом встречается уже в первые годы болезни. Он может быть первым проявлением заболевания или появляется в ходе болезни.
Заметим, что у пациентов с РС возможны центральные и периферические па- раличи черепно-мозговых нервов, из них наиболее часто — глазодвигательных нервов, тройничного, лицевого, подъязычного нервов.
После исследования «вызванных потенциалов» мой невролог сказал, что я пе- ренесла воспаление зрительного нерва. Как это проявляется?
При рассеянном склерозе возникают нарушения зрения различной степени тя- жести. Одним из наиболее часто встречающихся (почти у ¾ пациентов) нарушений
является так называемый ретробульбарный неврит, или неврит зрительного нерва. Чаще всего он проявляется в том, что все видится как в тумане или через матовое стекло. В более легких случаях появляется ощущение мерцания или ослепления, а также снижается способность воспринимать цвета. Известно, что еще задолго до того, как РС дает о себе знать, может возникнуть неврит зрительного нерва, который протекает незаметно для пациента. Лишь спустя недели и даже месяцы, когда зрение уже полностью восстановлено, в ряде случаев можно увидеть изменения на диске зрительного нерва, но лучшим диагностическим методом сегодня является специ- альное обследование («вызванные зрительные потенциалы»), которое может выя- вить признаки перенесенного неврита зрительного нерва. Обычно поражается один зрительный нерв, но крайне редко через короткое время в период одного из обостре- ний поражается и второй зрительный нерв. Чаще всего болей не бывает, но могут возникать легкие тянущие боли вокруг и в глубине глаза во время его движений.
Три года назад я перенесла неврит глазного нерва слева. Тогда я заканчивала школу. Теперь процесс развился справа, как раз тогда, когда я готовлюсь к экзаме- нам в техникуме. Связано ли это с нагрузкой на глаза?
Вполне логично, что нарушения функций глаз могут быть связаны со значитель- ной нагрузкой, но достоверных доказательств развития неврита в связи с этим нет. Впрочем, исключить такую связь тоже нельзя (см. 3.14 Имеют ли очаги РС пред- почтительную локализацию? и 3.15 Что такое «гипотеза о чернильной кляксе»?).
Помогите развеять мои сомнения. Мой невролог нашел у меня неврит глазного нерва и направил в больницу. При использовании метода «исследование зритель- ных вызванных потенциалов на реверсивный шахматный паттерн» выявили на- рушение проходимости по нерву, а данные МРТ и исследование спинномозговой жидкости были без изменений. Мне сказали, что имеется подозрение на РС, а ле- чащий невролог считает такое заключение бессмысленным. Кто из них прав?
В неврологии давно идут споры о возможности изолированного неврита зри- тельного нерва. Длительные наблюдения показали, что в 45–80% случаев у тех, кто перенес это заболевание, в течение последующих 15 лет развивается клини- ческая картина РС. Мнения ученых расходятся, но следует, вероятно, придержи- ваться такой тактики: во всех сомнительных случаях основываться на результа- тах МРТ. Если найдены данные, говорящие о наличии РС, следует объективно и обстоятельно поговорить с пациентом. Для клинической оценки значимости выявленного симптома целесообразно вначале исключить все другие причины травматического, токсического или физиологического происхождения.
У моих знакомых с РС совершенно другие жалобы на зрение. Что меня может ждать?
Зрительные нарушения встречаются у 60–70% пациентов с РС на разных ста- диях заболевания. Они характеризуются чаще всего развитием острых оптиче- ских невритов, реже — прогрессирующих одно- или двухсторонних зрительных нарушений. Выше были представлены основные из них.
Как уже было отмечено, чаще всего при РС встречается неврит зрительно- го нерва. Вторым наиболее частым видом нарушения зрения является двойное изображение, которое наблюдается примерно у 40% пациентов. Поскольку по-
вреждается с одной стороны путь, ответственный за движение глазных мышц, глаз с парализованными мышцами не в состоянии совершать те же движения, что здоровый, посему направления взгляда у них не совпадают. Именно поэтому здоровый глаз воспринимает изображение достаточно четко, второй — в сдви- нутом виде и нечетко. Отсюда и появляется двойное изображение. Кстати, если больной глаз закрыть или надеть специальные очки с одним затемненным стек- лом для него, то изображение воспринимается нормально. Не стоит это делать постоянно, лучше попеременно закрывать глаза для тренировки больного глаза. Типичными проявлениями РС являются дискоординированные движения глазных яблок, их разностояние по вертикали или горизонтали (косоглазие), недоведение глазных яблок при взгляде в стороны и, особенно, кнутри при от- носительно не тяжелом состоянии пациентов. Иногда наблюдается легкий птоз
(опущение верхнего века).
Возможно также нарушение координации движений глазных мышц, что вы- ражается в подергивании глазного яблока (нистагм). Так как трудно зафиксиро- вать взгляд, рассматриваемый предмет равномерно перемещается то в одну, то в другую сторону. Возникает ощущение, что имеется несколько одинаковых пред- метов, даже если закрыть один глаз (при условии, что поражен только один глаз, что случается крайне редко). Нистагм в легкой форме, который возникает только при резком движении глазных яблок вбок, наблюдается почти у половины па- циентов, однако в повседневной жизни это нарушение не вызывает неприятных ощущений. Тяжелые формы, при которых нистагм проявляется при взгляде впе- ред и затрудняет процесс чтения, наблюдаются менее чем у 10% пациентов. Воз- никновению нистагма (помимо наличия серьезных поражений ствола головного мозга и мозжечка) способствует атрофия и спазмирование окологлазных мышц. Крайне редко наблюдается нарушение функций зрачков с нарушением зре- ния. В результате нарушения аккомодации возникает нерезкое восприятие тек-
ста при чтении. Не исключена и частичная атрофия зрительного нерва.
Из симптомов нарушения зрительных функций возможны снижение остро- ты зрения одного или обоих глаз, изменение полей зрения, появление скотом (небольшого участка в пределах поля зрения, в котором зрение ослаблено или полностью отсутствует), нечеткость изображения предметов, потеря яркости ви- дения, искажение цветов, нарушение контрастности. Скотомы более характерны для ретробульбарного неврита.
При нарушениях зрения возможны и другие проявления: головокружение и потеря равновесия, опасность падения, тошнота и рвота, проблемы с поддер- жанием устойчивого положения в положении стоя и при ходьбе.
У меня появились неприятные ощущения сначала в пальцах, затем в стопах, выраженные больше то справа, то слева. Мой невролог говорит, что это связано с появлением очага в шейном отделе спинного мозга. Это действительно так?
Да, это действительно так, в этом и есть вся проблема. Спинной мозг не на- много толще пальца. Важнейшие нервные пути располагаются в тесной близо- сти, поэтому даже незначительное поражение может привести к значительным потерям. Характерные для РС очаги в спинном мозге имеют веретенообразную форму и располагаются как раз на срединной линии. Они очень чувствительны и имеют склонность при изменениях погоды, стрессах или других неясных при- чинах вновь становиться активными. Это означает, что в зарубцевавшемся очаге остается незначительное воспаление, которое при соответствующих условиях
может вновь вспыхнуть. Если возникает вновь отек вокруг очага, процесс может в разной степени перейти на другую сторону. На практике это означает, что очаги в области шейного отдела спинного мозга могут привести к нарушениям чув- ствительности периодически в ногах или руках, слева или справа. Поэтому воз- можна слабость в обеих ногах. Иногда кажется, что симптомы связаны с вновь образовавшимся очагом, хотя в действительности это может быть не затухаю- щая активность старого очага.
Обязательно ли развиваются при РС расстройства деятельности мочевого пузыря и кишечника?
При РС различные нарушения функций тазовых органов не являются ред- костью. По наблюдениям некоторых врачей, они встречаются на разных этапах заболевания у 80% больных. Это могут быть расстройства мочеиспускания (на- рушение удержания мочи, нарушение опорожнения мочевого пузыря или их комбинация), дефекации (запоры, реже — недержание стула); половой функции: импотенция (эректильная или эякуляторная дисфункция), снижение полового влечения, отсутствие оргазма, снижение увлажнения влагалища. Напомним, что степень выраженности жалоб напрямую зависит от уровня поражения участков нервной системы, участвующих в сложном процессе управления этими орга- нами. Понятно, что описанные выше изменения в мышцах туловища касаются и мышц тазового дна.
Выраженное нарушение функций тазовых органов является настолько час-
тым синдромом при РС, что Шейнберг предложил свою «триаду» симптомов, до- статочную для постановки диагноза РС у 30-летних мужчин (недержание мочи, запор и импотенция). Эти проявления заболевания могут быть более важной причиной нетрудоспособности, чем парезы и нарушения координации, и зна- чительно влиять на психическое состояние пациентов. Для нарушения тазовых функций при РС характерно непостоянство клинической картины и колебания выраженности нарушений на протяжении суток.
У моего товарища неприятная ситуация — он плохо удерживает мочу. Это связано с основным заболеванием?
Нарушения мочеиспускания встречаются у пациентов с РС довольно часто, в 70–80% случаев. Некоторые авторы считают, что они возникают в течение бо- лезни у большинства. Обычно они выражены умеренно и не оказывают влияния на образ жизни пациентов, в ряде случаев представляют определенные затрудне- ния. Первым симптомом заболевания они бывают редко.
Они могут возникать эпизодически, нередко появляются в период обостре- ния, а затем бесследно проходят. И лишь у некоторых пациентов они приобре- тают относительно постоянный характер. Отмечено, что серьезные проблемы с мочевым пузырем чаще возникают у пациентов с резким ограничением способ- ности к передвижению из-за парезов (слабости) в ногах, что связано с общими причинами расстройств движений мышц ног и нарушением функций мочевого пузыря. Однако двигательные нарушения встречаются чаще и выражены силь- нее, чем проблемы с мочевым пузырем, что связано с особенностями иннерва- ции последнего.
Нарушения мочеиспускания могут быть различными. Они зависят от того, какие проводники страдают (двигательные или чувствительные, иннервирую-
щие собственно мышцу пузыря или мышцы тазового дна — сфинктеры, удер- живающие мочу в пузыре). Чаще всего возможны следующие нарушения моче- испускания:
⦁ учащение мочеиспускания;
⦁ повелительные (императивные) позывы;
⦁ повелительные позывы с неудержанием;
⦁ рефлекторное недержание;
⦁ стрессовое неудержание;
⦁ недержание мочи;
⦁ энурез (ночное недержание мочи);
⦁ прерывистая струя;
⦁ неполное опорожнение мочевого пузыря с постепенным увеличением коли- чества остаточной мочи;
⦁ задержки мочеиспускания.
Как видно, при вовлечении в процесс мышц тазового дна возникают различ- ные изменения функций мочевого пузыря. Так, в результате повышенной актив- ности (гиперактивности) мочевого пузыря его мышца (детрузор) сокращается даже тогда, когда мочи в пузыре немного. При этом человек может ощущать вне- запные императивные (повелительные, неотложные) позывы на мочеиспуска- ние. Если нет возможности попасть в туалет в течение нескольких минут, может произойти упускание мочи. Поскольку неотложные позывы возникают тогда, когда мочевой пузырь наполнен только частично, они могут повторяться часто на протяжении дня или ночи. Из-за нарушения прохождения нервного импульса между головным или спинным мозгом, с одной стороны, и мочевым пузырем — с другой, может временно исчезнуть или ослабнуть чувство наполнения мочево- го пузыря, в результате чего мочевой пузырь опорожнится рефлекторно.
Стрессовое неудержание мочи — явление распространенное. Оно связано со слабостью мышц, формирующих тазовое дно и сфинктер мочевого пузыря, что приводит к подтеканию мочи во время смеха, кашля, чихания, т.е. при повышении давления внутри брюшной полости, а также при резких движениях, беге, прыж- ках. Оно может возникнуть после родов и особенно часто в пожилом возрасте. При РС эти изменения также связаны со слабостью соответствующих мышц.
Одним из неприятных функциональных нарушений, весьма характерных для РС, является недержание мочи, т.е. непроизвольное истечение мочи из моче- испускательного канала без позывов к мочеиспусканию. Это связано с выражен- ным нарушением мышц сфинктера мочевого пузыря.
В ряде случаев мочевой пузырь опорожняется не полностью и образуется так называемая остаточная моча. Некоторые пациенты чувствуют, что пузырь опорожнился не полностью, другие могут не замечать этого, даже если объ- ем остаточной мочи достигает значительных показателей. Это может приве- сти к хроническому воспалительному процессу в мочевых путях, что является опасным осложнением при РС. Оценить количество остаточной мочи после мочеиспускания можно двумя способами: либо выпустить катетером остаток мочи и измерить его объем, либо провести ультразвуковое исследование мо- чевого пузыря.
Реже может наблюдаться задержка мочи, когда требуется оказание неотлож- ной медицинской помощи. Порой задержка мочеиспускания может продолжать- ся до 20–24 часов, а затем сменяется недержанием мочи. При умеренной выра- женности расстройства может помочь целый ряд приемов. Если длительно не удается опорожнить мочевой пузырь, проводится катетеризация.
В последнее время меня постоянно беспокоят проблемы с кишечником, а у моих знакомых с РС их нет. Это все же связано с РС?
Проблемы с кишечником у пациентов с РС встречаются не так уже и часто, но они не только ограничивают повседневную активность, но и могут усугублять другие проявления болезни, а также являются тяжелым психологическим стрес- сом. Основными проявлениями дисфункции кишечника являются:
⦁ задержка стула (запоры);
⦁ повелительные позывы на дефекацию, иногда с неудержанием кала;
⦁ недержание кала при отсутствии позывов.
Под запором понимают редкое (реже 3 раз в неделю) опорожнение кишечни- ка, необходимость в сильном натуживании во время акта дефекации (опорожне- ния кишечника), очень твердый (иногда похожий на овечий) стул. Отмечено, что женщины страдают запорами чаще, чем мужчины. Запоры могут быть спастиче- ские и атонические.
Причин запоров несколько. Одна из них связана с заболеванием (нарушение проведения нервных импульсов от головного и спинного мозга к органам пище- варения), но она редко является основной. При таком нарушении замедлено про- хождение пищи по кишечнику, а иногда из-за снижения чувствительности кало- вые массы скапливаются в прямой кишке, постепенно спрессовываясь. Обычно имеется сочетание ряда причин, основные из которых следующие:
⦁ неправильное питание;
⦁ наличие сопутствующих заболеваний желудочно-кишечного тракта, желч- ного пузыря и поджелудочной железы;
⦁ недостаточное употребление жидкости;
⦁ резкое ограничение общей двигательной активности;
⦁ прием ряда препаратов (миорелаксанты, антацидные, антимускариновые препараты, антидепрессанты).
Несбалансированная диета является основной причиной хронических запо- ров как у здоровых людей, так и у людей, страдающих РС. Нерациональное пита- ние приводит к нарушению функций различных отделов системы пищеварения (желудка, кишечника, печени, желчного пузыря, поджелудочной железы), что, в свою очередь, ведет к сбою в выработке пищеварительных ферментов. Затем следует изменение состава кишечной флоры (полезные микроорганизмы, помо- гающие переваривать пищу, замещаются болезнетворными, вызывающими га- зообразование и нарушающими пищеварение), что способствует постепенному развитию серьезных хронических болезней желудочно-кишечного тракта. Раз- витие дисбактериоза кишечника создает повышенную нагрузку на иммунную систему. Запоры способствуют эндогенной интоксикации организма.
Некоторые пациенты стремятся ограничивать употребление жидкости, считая, что это предотвратит нарушения мочеиспускания. Это недопустимо, так как может, с одной стороны, усугубить проблему, а с другой стороны, кал из-за недостаточного поступления жидкости становится твердым, спрессованным, затрудняется его про- хождение по кишечнику и, как следствие, нарушается опорожнение кишечника.
Слабость и спастичность мышц ног, а также быстрая утомляемость способству- ют чрезмерному ограничению двигательной активности, что ведет к ослаблению перистальтики (уменьшению подвижности) кишечника и возникновению запоров. Заметим, что некоторые лекарственные препараты (например, средства для лечения депрессии, гиперактивности мочевого пузыря) могут ослаблять пери-
стальтику кишечника.
Склонности к запорам способствуют и нарушения функции сфинктера, что часто приводит к императивным позывам к дефекации, то есть непроизвольно- му опорожнению прямой кишки от каловых масс. Недержание кала в результате паралича мышц сфинктера или нарушения чувствительности встречается доста- точно редко. Понос, как симптом РС, наблюдается и вовсе крайне редко.
Запоры могут влиять на выраженность ряда клинических симптомов заболе- вания (нижнего парапареза). Умеренно выраженные запоры часто почти не при- чиняют беспокойства, в то время как выраженные запоры и эпизоды недержания причиняют пациентам неприятности.
Опыт многих пациентов позволяет считать, что
⦁ задержки стула (запоры) часто лишь косвенно связаны с РС, но не являются следствием болезни;
⦁ повелительные позывы и эпизоды неудержания, как правило, наблюдаются только при обострении заболевания;
⦁ истинное недержание кала встречается редко и, как правило, у пациентов с очень тяжелыми двигательными расстройствами (при полной невозможности самостоятельно передвигаться);
⦁ нарушения работы кишечника поддаются лечению, но от пациентов требу- ется много времени и терпения.
В любом случае, несмотря на деликатность проблемы, следует вместе с врачом обсудить возможные причины нарушений и принять меры к их устранению.
У меня недавно появились сексуальные проблемы. Связаны ли они с РС?
Говоря о нарушениях половой функции, не хотелось бы приводить весь- ма разбросанные статистические данные об этих изменениях. Слов нет, воз- можны сбои на всех этапах полового акта, но все же не стоит забывать и пси- хологический фактор, который не менее важен и у вполне здоровых людей. Ведь не исключен страх невозможности полового акта из-за ограниченной подвижности, чувства стеснительности своих физических недостатков и т. д. Хотя следует признать, что при распространенном процессе расстройство половой функции чаще всего связано с органическим поражением ЦНС и нередко сочетается с нарушением деятельности мочевого пузыря. Сексуаль- ные нарушения у больных РС могут быть следствием утомляемости, спасти- ки аддукторов бедер (приводящей группы мышц бедер), парезов и наруше- ния чувствительности.
Специалисты напоминают, что сексуальные нарушения у больных РС могут быть результатом побочных действий препаратов. Так, баклофен снижает поло- вое влечение, бензодиазепины (клоназепам, диазепам, алпрозалам, лоразепам) способствуют нарушению эякуляции, антидепрессанты (амитриптилин, ими- прамин и др.) могут привести к нарушению эрекции и любрикации (увлажнению слизистой влагалища во время возбуждения). Флуоксетин снижает половое вле- чение, может привести к нарушению оргазма и нарушению менструального цик- ла. При лечении сертралином кроме этих изменений возможны воспалительные процессы в области крайней плоти и влагалища.
У мужчин чаще наблюдается импотенция (сексуальная дисфункция), обуслов- ленная слабой эрекцией в начале или преждевременным ослаблением эрекции во время полового акта (эректильная дисфункция), реже наблюдается задержка или отсутствие эякуляции (эякуляторная дисфункция). Возможны также нарушение чувствительности половых органов и оргазма. Эти изменения связаны с образо-
ванием склеротических бляшек на нервных путях в спинном мозге, ответствен- ных за половые рефлексы.
У женщин нарушения половой функции объясняются теми же причинами и проявляются в том, что женщины, страдающие РС, порой не испытывают ор- газма, что обусловлено дефектами нервных путей спинного мозга и нарушения- ми чувствительности в области гениталий. Отмечается также недостаток смазки и другие сексуальные дисфункции. Описанные выше расстройства движений (сложность в выборе позиции, быстрая усталость и т.д.) также не способствуют проведению желанного полового акта. В любом случае это не приговор, и мы еще поговорим об этом в соответствующем месте.
Иногда при вполне нормальных обстоятельствах я начинаю плакать. Это мне неприятно, т.к. люди начинают утешать, а мне приходится их убеждать, что у меня нет причин печалиться и слезы появляются самопроизвольно. Это симптом РС или у меня непорядок с психикой?
Псевдобульбарный аффект (ПБА) характеризуется неконтролируемыми при- ступами плача и/или смеха, неадекватными происходящему в реальности. Ча- стота припадков может достигать десятков раз в день и вызвать тяжелое душев- ное состояние пациентов и членов их семей. Это неврологическое расстройство неизвестной этиологии, наступающее при различных неврологических заболева- ниях. По оценкам, этот синдром встречается примерно у 10% людей, страдающих рассеянным склерозом.
Я cлышал о триаде Шарко при РС. О чем идет речь?
Ж.-М. Шарко первым описал классическую картину рассеянного склероза еще в 1868 г. Он же, наблюдая длительно за своей сотрудницей, отметил наибо- лее характерные симптомы заболевания: нистагм (подергивание глазных яблок), интенционное (усиливающееся при приближении к цели) дрожание и скандиро- ванную (прерывистую) речь. Позже он связал с РС эмоциональную необычай- ность, расценив ее как эйфорию. Некоторые авторы считают, что Шарко впо- следствии добавил к названным симптомам и нижний парапарез, преобразовав, таким образом, названный синдром в тетраду.
В настоящее время в связи с успехами диагностики и лечения РС клиническая триада Шарко встречается редко, зато приобрела значительное диагностическое прогностическое значение «истинная триада Шарко»:
⦁ молодой возраст начала заболевания;
⦁ ремитирующий характер его течения;
⦁ многоочаговость поражения нервной системы, или «рассеянность» во време-
ни и в пространстве (см.: Шарко Ж.-М. Болезни нервной системы. — СПб., 1876).
Не утратила свою значимость, к сожалению, не востребованная молодыми неврологами пентада Марбурга: нистагм, интенционный тремор, отсутствие или вялость брюшных рефлексов, побледнение височной половины дисков зритель- ных нервов, спастический парапарез ног. Некоторые авторы пишут о секстаде Д. А. Маркова: зрительные нарушения с сужением полей зрения на цвета, вести- булопатия, глазодвигательные расстройства (преходящее двоение), поражение пирамидной системы, изолированное снижение вибрационной чувствительно- сти, коллоидно-белковая диссоциация в ликворе (цереброспинальной или спин- номозговой жидкости).
При внимательном осмотре и обследовании пациентов выявление этих симп- томов позволяет заподозрить диагноз РС.
Как можно разобраться в такой разнообразной симптоматике?
Да, многообразие симптомов РС не способствует быстрому выявлению но- вых. Сложно говорить и об их частоте, поскольку мы знаем, что у каждого паци- ента процесс идет иначе. Давайте, тем не менее, обсудим некоторые из них.
Известно, что довольно часто возникают легкие нарушения слуха, зато резкое его падение наблюдается крайне редко, к тому же подобные нарушения обычно обратимы, а слух восстанавливается. Нельзя исключить и ухудшение слуха по другим причинам.
Нарушения кровообращения, выражающиеся в склонности к обморокам, нару- шении сердечного ритма, нарушении кровоснабжения конечностей и уменьшении потоотделения, наблюдаются сравнительно редко. Как и в других случаях, они об- условлены наличием очагов в нервной системе. Можно отметить большое число пациентов с низким кровяным давлением, что приводит к быстрой утомляемости. Многие пациенты с РС жалуются на ощущение неустойчивости и головокру- жения. Иногда у больного может возникать иллюзия, будто он сам или все вокруг него движется по кругу: такое состояние называется «вертиго». Эти симптомы связаны с повреждением сложных нервных путей, координирующих зрительные и другие сигналы, поступающие в мозг и необходимые для поддержания равно-
весия тела.
В ряде случаев у пациентов с РС могут выделяться симптомы поражения пе- риферической нервной системы и различные варианты пароксизмальных (при- ступообразных) состояний. Они встречаются у 25% пациентов и характеризуют- ся кратковременными (от нескольких секунд до 2–3 мин.) сенсорными или мо- торными нарушениями, повторяющимися с различной частотой (до 100 и более раз в сутки) и провоцирующимися психоэмоциональным напряжением, физи- ческими нагрузками, чрезмерной вентиляцией легких. Это могут быть болезнен- ные тонические спазмы в мышцах туловища и конечностей, приступы атаксии, акинезии (отсутствия активных движений), дизартрии, спазмы половины лица, гемиатаксия с противоположной парестезией, хореоатетоз (когда сочетаются бы- стрые, порывистые движения с медленными судорожными), нарколепсия (вне- запные непродолжительные, до получаса, приступы сна, возникающие неодоли- мо в разной обстановке), приступообразный кашель, нистагм, разнообразные сенсорные приступы — зуд, парестезии, онемение, боль, жжение.
Также у менее чем 5% пациентов встречаются эпилептические припадки, ко- торые обычно носят вторичный характер. Кстати, только в половине случаев причиной припадков является РС, в другой половине случаев они вызваны иными причинами.
Я слышала, что бывают случаи, когда результаты обследования не совпада- ют с проявлениями заболевания.
Существует также несколько симптомокомплексов, характерных для РС. Они обусловлены либо особенностями расположения бляшек, либо особенно- стями проведения импульсов в демиелинизированных проводниках, очень чув- ствительных к изменениям состава и свойств внутренней среды и устойчивости основных физиологических функций организма. Синдром клинического рас-
щепления, или диссоциации — это несоответствие между объективными сим- птомами поражения проводящих путей и субъективными ощущениями боль- ного. Например, снижение мышечной силы в ногах у больного до 2–3 баллов сочетается с тем, что больной свободно, без посторонней помощи может пройти более 2 км. Синдром клинической диссоциации, или непостоянства клиниче- ских симптомов обусловлен тем, что у больного при повышенных сухожильных рефлексах и наличии патологических рефлексов определяется мышечная гипо- тония, которая обусловлена одновременным поражением мозжечка. Сюда же относятся уже описанный симптом «горячей ванны» или, например, значитель- ное снижение зрения при неизмененном глазном дне при оптическом неврите и, наоборот, выраженные изменения на глазном дне, изменения полей зрения и наличие скотом (органических дефектов в поле зрения глаза) при нормальной остроте зрения.
У меня стал болеть позвоночник, и один врач сказал, что это вполне есте- ственно. Почему?
Как известно, у пациентов с РС эти заболевания наблюдаются в среднем чаще, чем у остальных людей, особенно если у них ограничены физические возмож- ности, чему есть целый ряд объяснений. В известной степени это связано с ги- подинамией, то есть с недостаточной подвижностью. Исследования показали, что даже те пациенты, у которых физические способности ограничены незначи- тельно, двигаются недостаточно. Второй причиной является преждевременное изнашивание межпозвонковых дисков и суставов вследствие повышенного то- нуса мышц ног. И, наконец, третьей причиной является нарушение осанки, кото- рая вырабатывается как компенсация расстройств неврологического характера (параличи, слабость мышц, нарушения координации движений). В результате этого наблюдаются неестественные двигательные стереотипы, например непра- вильное положение головы, искривление туловища, измененное положение таза и плеч, округление спины. При далеко зашедшем РС могут быть неправильное положение различных суставов и укорочение сухожилий. Смещение межпозво- ночных дисков и суставов не только вызывает болевые ощущения, но и снижает подвижность и затрудняет ходьбу, усиливая имеющиеся проявления физических возможностей. Все это определяет необходимость регулярно выполнять раз- личные упражнения и делать гимнастику для позвоночника. Важно в принци- пе больше уделять внимания физической активности, стараясь двигаться много и правильно, чтобы предупредить возникновение перечисленных неприятных последствий болезни.
С недавнего времени у меня появились проблемы с глотанием. Это связа- но с РС?
Хотя дисфагия (нарушение глотания) случается не так часто, она может при- нести неприятности. Многим знакомо состояние, когда кусочки твердой пищи
«застревают» при глотании или попадают в дыхательные пути («не в то горло»). Тогда говорят — «поперхнулся» или «подавился». Обычно это проявляется каш- лем, иногда очень сильным. Другое проявление нарушений глотания — попада- ние жидкой пищи в нос во время питья (в этом случае говорят — «захлебнулся»). Одновременно жидкость может попасть в нижние дыхательные пути, при этом поперхивание также проявится кашлем.
Считалось, что нарушения глотания при РС встречаются нечасто, обычно в период обострения, а затем исчезают. Но тщательное исследование показало, что при невыраженных стадиях заболевания оно может быть у 17% больных, а при значительных поражениях — у 65% пациентов. Ученые отмечают, что часто люди просто не обращают внимания на незначительные нарушения.
С чем связан этот процесс? Во-первых, со слабостью (парезом) мышц носо- глотки из-за повреждения подходящих к этим мышцам нервов, при этом ограни- чивается подвижность языка, надгортанника или мягкого неба; во-вторых, может быть замедление или ослабление рефлекса глотания; в-третьих, может нарушаться согласованность работы отдельных мышц (такое случается при нарушении функ- ций мозжечка); и, наконец, в-четвертых, нарушением глотания может проявиться повышенная утомляемость мышц, обеспечивающих глотание. Проблему могут усугублять нарушения чувствительности в области лица и ротовой полости.
Нарушения глотания таят в себе две главные опасности: воспаление легких из-за попадания частиц твердой или жидкой пищи в дыхательные пути и недо- статочное питание из-за страха закашлять и сознательного ограничения приема пищи или питья.
У меня что-то случилось с речью. Это явление временное?
Нормальная речь базируется на взаимодействии трех систем: дыхания, го- лоса и артикуляции. При выдыхании воздух проходит через гортань и воздей- ствует на голосовые связки, при этом возникает голос. В зависимости от на- пряжения связок голос может быть выше или ниже. В горле и во рту приходит в движение артикуляционный аппарат (губы, язык, зубы, небная занавеска), формирующий речь.
Обычно нарушение произношения (выговаривания) слов (дизартрия) встре- чается тогда, когда болезнь существует много лет и имеет прогрессирующее тече- ние. Она может быть следствием нарушения координации речевой мускулатуры, которое всегда сочетается с другими нарушениями координации и равновесия (шаткостью при ходьбе, дрожанием конечностей и головы при попытке поддер- жать позу или при движении, ухудшением почерка). Речь теряет плавность, соз- дается впечатление, что человек говорит с акцентом, необычными интонациями, делает ударения на каждый слог (скандированная речь). При этом речь может быть более медленной, чем обычно, так как слова легче выговаривать в медлен- ном темпе. Нередко эти изменения едва заметны и не требуют лечения. Иногда бывают очень короткие (длящиеся секунды, минуты) приступы дизартрии, ко- торые повторяются много раз в день. Во время таких приступов говорить быва- ет очень трудно, но речь всегда восстанавливается. Может появиться носовой (гнусавый) оттенок голоса, нарушается его звучность, язык начинает «с трудом поворачиваться» и слова становятся мало разборчивыми. Часто такие симптомы сопровождаются нарушениями глотания (поперхиванием).
Первыми эти нарушения замечают родственники пациента, после чего назна- чается обследование у специалиста.
В последнее время я плохо различаю вкус блюд. Это связано с РС?
Нарушение вкуса у больных РС встречается чаще, чем было принято считать до сих пор, полагают американские исследователи. Пациенты с РС довольно ча- сто жалуются на нарушения в сенсорных системах (зрение, слух, осязание, вкус и обоняние), что связано с нарушением структур мозга. Достаточно привычны ослабление слуха, нарушение зрения, какие-то неприятные ощущения в различ- ных отделах головы. О нарушении вкусовых ощущений больные говорят редко. Специальное исследование американских ученых позволило установить, что у 15–32% пациентов имеются явные изменения, степень которых зависит от по- ражения структур мозга.
Что такое эпилептические припадки и как они проявляются при РС?
При обострении болезни иногда могут возникать эпилептические припадки. Поскольку статистика весьма противоречивая, заметим, что они могут быть также вызваны другими причинами. Считается, что они возможны у 0,5–10% всех людей с РС, а это чаще, чем у других групп населения. Такие припадки могут встречаться на любой стадии заболевания. Как первый симптом РС они могут быть крайне редко. Считается, что со временем они могут больше не повторяться.
Эпилептические припадки возникают неожиданно. Они сопровождаются
приступом судорог и нарушением или потерей сознания в результате нарушений электрической активности головного мозга.
Встречаются различные формы припадков. В ряде случаев двигательные нару- шения (судороги) могут отсутствовать или быть незначительными (подергивание век, мимических мышц), при этом более выражены нарушения поведения и созна- ния. Иногда они оказываются заметными для человека и его близких. Если присту- пы следуют один за другим, то это так называемый эпилептический статус — угро- жающее жизни состояние, требующее экстренной госпитализации в реанимацию. В ряде случаев приступ выражается такими изменениями, как нарушение чувствительности в виде онемения частей тела, чувства ползанья мурашек, хо- лода или жара, покалывания и прочее; возможны зрительные, слуховые, обоня-
тельные галлюцинации.
Обычно человек временно теряет контакт с окружающими, падает или спол- зает на землю, наблюдаются различные сокращения мускулатуры тела, нередко значительной силы. Выраженные приступы могут сопровождаться нечленораз- дельными криками, недержанием мочи, слюнотечением, пеной изо рта, отсут- ствием дыхания в результате спастического напряжения мускулатуры тела. По- сле прекращения приступа беспокоят слабость, сонливость, головная боль.
Диагностика эпилептического припадка обычно не представляет затрудне- ний. В ряде случаев возможно проведение электроэнцефалографии (ЭЭГ).
Вот как описывает единственный в своей жизни эпилептический припадок наш знакомый пациент: «Я уже знал, что у меня РС, но в то время чувствовал себя прекрасно. Однажды по дороге в магазин я потерял сознание. Очнулся дома. Мама рассказывала, что кто-то из прохожих разжал мне зубы каким-то предме- том, оставившим навсегда следы на передних зубах. Потом я пил несколько лет депакин. И вот уже 10 лет больше приступа не было».
У моего брата рассеянный склероз, недавно у него стало подергиваться веко.
Это может быть связано с его болезнью?
Миокимия (подергивание) века — это повторяющиеся сокращения круговой мышцы глаза, расположенной в толще век. Обычно при этом в процесс вовлека- ется нижнее веко одного глаза, однако и верхнее веко тоже может подергиваться. Внезапно начавшийся приступ, как правило, так же быстро и проходит, но может продолжаться до нескольких недель, вызывая крайне неприятные ощущения. В 50% случаев развиваются эмоционально-волевые расстройства.
Этот симптом может быть проявлением ряда заболеваний (опухоль ствола головного мозга, лицевой гемиспазм, невропатия лицевого нерва). Он также возможен при РС.
У меня появились проблемы с дыханием. Это связано с моим заболеванием?
Жалобы на затруднения при дыхании встречаются не очень часто при РС. Обычно серьезные дыхательные нарушения встречаются на поздних стадиях прогрессирования заболевания. По данным некоторых исследований, примерно у 20% больных РС отмечаются изменения глубины и ритма дыхательных дви- жений. Наиболее частыми симптомами могут быть одышка, ощущение нехватки воздуха, затруднения при кашле, продолжительная икота.
Наиболее частой причиной затруднений дыхания является слабость мышц, задействованных в дыхательном цикле (вдох-выдох). Подобно тому, как появ- ляется потеря мышечной силы в руках и ногах (или слабость), то же происходит в мышцах груди и живота. В этом случае у больного могут возникать одышка, затруднения при глубоком вдохе, попытке покашлять и т.д.
Могут угнетать дыхание препараты, применяемые для симптоматической те- рапии, например миорелаксанты, назначаемые при лечении спастики, транкви- лизаторы, некоторые виды анальгетиков.
Известно, что у некоторых пациентов после инъекции препарата «Копак- сон» в течение нескольких минут может развиваться состояние, проявляющееся одышкой, болями в грудной клетке, тахикардией и т.д. Крайне редко возможны тяжелые аллергические реакции на препараты интерферонов-бета, которые мо- гут проявляться и в виде затрудненного дыхания.
Иногда в результате попадания в бронхи и легкие кусочков пищи, воды или слюны развивается аспирационная пневмония, которая может привести к тяже- лому состоянию. В таких случаях требуется активное лечение.
Как часто бывают пролежни?
Пролежни не являются непосредственным симптомом РС, но, к сожалению, с ними приходится иметь дело как больным, так и их родственникам. Проле- жень — это участок некроза (омертвения) кожи, мягких тканей, который обра- зуется вследствие нарушений кровообращения в местах, подвергающихся по- стоянному механическому давлению. Поскольку тяжелобольные РС вынуждены продолжительное время находиться в одной позе (лежать или сидеть), в местах, в которых костные выступы соприкасаются с сидением инвалидной коляски либо с постелью, возникает ишемия (недостаточное кровоснабжение вследствие сдав- ления сосудов), нарушается питание кожи и, как следствие, образуются участки некроза. Способствовать возникновению пролежней может трение, например, о поверхность простыни при перемещении (например, при смене позы, соскаль- зывании со слишком высоко поднятого изголовья и т.д.). Обычно пролежни лока- лизуются в области ягодиц, крестца, лопаток, пяток, локтей, ребер, иногда затылка. Какие факторы увеличивают риск образования пролежней? Это нарушения чувствительности, недержание мочи или кала, плохое питание, ожирение либо, напротив, истощение, сухость кожи и/или обезвоживание, влажная кожа, куре-
ние, диабет, анемия, сердечно-сосудистые заболевания, расстройства памяти.
При недостаточном или плохом уходе за больными возникают опрелости. Это воспаление, возникающее в местах соприкосновения кожных покровов (в кожных складках) в результате длительного увлажняющего влияния продуктов кожной секреции (кожного сала, пота), при недостаточной вентиляции воздуха в области кожных складок, недостаточном просушивании кожного покрова после купания или обтирания, а также трения соприкасающихся поверхностей кожи. Места об- разования опрелостей известны: складки между пальцами рук и стоп, между яго- дицами, пахово-бедренные складки, область подмышечных впадин и под молоч- ными железами у женщин, в складках шеи и живота у людей с ожирением.
Существенное значение при пролежнях и опрелостях имеет их профилактика.
Как известно, при любой болезни клинические проявления нередко способству- ют вторичным осложнениям. Вероятно, при РС это протекает так же?
Это неизбежно. Одним из важнейших последствий РС является ограничение физических возможностей. Это касается, прежде всего, двигательных способ- ностей. Если в начале болезни нарушения в повседневной жизни почти не за- метны, то затем сокращается расстояние, которое может пройти пациент из-за ощущения тяжести или слабости в ногах, что связано с известными нарушения- ми движений. Появляющиеся парезы ограничивают подвижность и затрудняют процесс передвижения, не позволяя тренировать пораженные мышцы, что еще больше уменьшает их силу и возможности, хотя в определенной степени спасти- чески скованные мышцы выполняют роль опоры.
В то же время спастические параличи приводят к таким осложнениям, как контрактуры (тугоподвижность суставов) и пролежни. Очень важно принять все меры, чтобы предупредить их развитие. В ряде случаев по мере прогрессирования заболевания возникают параличи, значительно ограничивающие двигательные возможности, требующие порой использования вспомогательных средств: тро- сти, костылей, ходунков или инвалидной коляски. Ограничение двигательных способностей рук наблюдается реже, и причиной обычно являются нарушение координации движений (атаксия) и дрожание (тремор). Нет смысла здесь рас- суждать о степени вероятности наступления тяжелых осложнений, ибо предска- зать путь развития заболевания сложно. Одно ясно: ограничения двигательных способностей нередки, но преодолимы. Современные возможности комплексно- го лечения на ранних стадиях заболевания часто позволяют облегчить течение болезни и отодвинуть наступление тяжелой инвалидности.
К осложнениям, встречающимся при рассеянном склерозе, относят истоще- ние (кахексию) и недостаточность питания. Это связано, с одной стороны, с на- рушением функции усвоения пищи, регулируемой промежуточным мозгом, с другой — расстройством функций кишечника. Потеря веса плохо сказывается на состоянии организма, ослабляя его и способствуя дальнейшему ограничению двигательной активности, а дефицит витаминов не способствует нормальной де- ятельности поврежденных нервных путей.
Длительные наблюдения за пациентами с РС позволяют отметить несколь- ко осложнений, на которые порой не обращают внимание. Прежде всего, речь идет об инфекции мочевыводящих путей, возникающей как следствие ограни- ченных физических возможностей. Мы уже упоминали о возможности образо- вания остаточной мочи, являющейся благоприятной средой для размножения болезнетворных бактерий. Источником инфекции могут быть неосторожные манипуляции с катетером при выведении мочи из мочевого пузыря, неправильное проведение гигиенических мероприятий. Обязательно следует проводить квалифицированное лечение хронических воспалительных заболеваний почек во избежание развития почечной недостаточности.
Не менее важно предупредить развитие пневмонии (воспаления легких), для возникновения которой порой имеются предрасполагающие факторы: вслед- ствие ограниченной подвижности легкие плохо вентилируются, в них скаплива- ется слизь, которая, как и остаточная моча, становится благоприятной питатель- ной средой для вредных микроорганизмов.
Нельзя не упомянуть и о пролежнях, которые образуются на поздних стади- ях заболевания вследствие ограничения двигательной активности и длительного пребывания в одной позе в сидячем или лежачем положении. Это ведет к тому, что на участках тела, прилегающих к костным выступам (седалищные бугры, ко- ленные суставы, локтевые суставы, лопатки, пятки и пр.), нарушается кровообра- щение в коже и возникает повреждение тканей. Это долгий процесс, но развитие пролежней опасно присоединением инфекции, а впоследствии развитием сепсиса. Говоря об осложнениях, возникающих при РС, мы хотели бы напомнить, что именно они являются непосредственной причиной смерти более чем половины всех пациентов. Ведь смерть от самого заболевания бывает крайне редко, лишь тогда, когда склеротическая бляшка образуется в том месте, где расположен ды- хательный центр. В остальных случаях пациенты умирают от типичных возраст- ных болезней, присущих всем остальным людям. Кстати, отмечено, что у паци- ентов с РС рак развивается реже, чем у остальных групп населения, что является положительным результатом повышенной иммунной реакции. В современных условиях имеется достаточно методов для борьбы с различными инфекциями, что дает реальное право говорить о возможности достойной продолжительности жизни даже у пациентов с тяжелой формой рассеянного склероза.
Надо полагать, что ученые давно «расставили» все симптомы по местам?
Естественно, что существуют общепризнанные классификации, связанные, в основном, с определением степени нарушений функций (см. раздел «Оценка инвалидности и прогноз»). Для понимания процессов, происходящих в организ- ме при РС, мы можем «разложить» имеющиеся симптомы по степени значимо- сти. Заметим, что для медицинских работников такое деление не имеет значе- ния. Ведущими являются те симптомы, которые появляются вследствие деми- елинизации, приводящей к нарушению проведения электрических сигналов по проводящим волокнам. (Чуть позже мы узнаем, что эти сигналы передаются от мозга к мышцам и внутренним органам, что позволяет им осуществлять свои функции.) Сюда входят: мышечная слабость, тремор, ощущения покалывания, нарушение равновесия, параличи, нарушения зрения и функций мочевого пузы- ря и кишечника. Это требует комплексного лечения и соответствующих реаби- литационных мероприятий.
В дальнейшем появляются новые проявления заболевания, которые можно считать осложнениями. Так, появлению опрелостей обычно предшествуют па- раличи, а длительное нарушение функции мочевого пузыря приводит к частым рецидивирующим инфекциям мочевых путей. Они также требуют лечения, но более важной задачей является их профилактика, в том числе адекватное лечение основных проявлений РС.
Важны и проблемы психосоциального и профессионального плана, связан- ные с заболеванием. Этим вопросам будет уделено особое внимание.
Как я, так и мои знакомые с РС прошли долгий путь к установлению диагноза.
Вероятно, есть симптомы, когда следует подумать о РС?
Да, большинству пациентов выставляется диагноз РС далеко не сразу от начала заболевания. И тому есть много причин. Но заподозрить РС возможно уже при на- личии следующих симптомов, которые могут периодически исчезать: сужение поля зрения и снижение остроты зрения, головокружение, нарушение координации дви- жений и кожной чувствительности, снижение силы мышц. Следует помнить, что от ранней постановки диагноза в значительной мере зависит эффективность лечения, поэтому необходимо предпринять меры к своевременному посещению специалистов. Некоторые наши знакомые отметили, что сами отнеслись к своим преходящим симптомам весьма легкомысленно, затянув время обращения к неврологу
У всех моих товарищей по болезни разные симптомы. А как часто они повто- ряются?
Это сложно сказать с высокой точностью. Наблюдения специалистов позво- ляют привести такие данные:
⦁ Утомляемость 85–87%
⦁ Нарушение координации 75–78%
⦁ Мышечная слабость 62–64%
⦁ Спастичность 55–58%
⦁ Нарушение памяти 55–58%
⦁ Мышечные спазмы 55–57%
⦁ Нарушения чувствительности 53–55%
⦁ Мышечная боль 52–53%
⦁ Запоры 50%
⦁ Нарушения внимания 50%
⦁ Недержание мочи 50%
Мне поставили диагноз «клинически изолированный синдром». Говорят, что меня ждет рассеянный склероз. Это обязательно?
Клинически изолированный синдром (КИС) — результат одного эпизода де- миелинизации в одном (монофокальный эпизод) или нескольких (мультифо- кальный эпизод) отделах центральной нервной системы. У 85% больных, у кото- рых в конечном итоге диагностируется рассеянный склероз, первое проявление симптомов заболевания или первый рецидив (атака, обострение) носит название клинически изолированного синдрома (КИС).
Если наряду с клиническими проявлениями на МРТ головного и спинно- го мозга обнаруживаются повреждения, характерные для РС, то в ряде случаев КИС может рассматриваться как дебют рассеянного склероза.
Если со временем развивается клиническая картина второго эпизода обостре- ния заболевания либо на последующих МРТ обнаруживаются новые очаги деми- елинизации, диагностируется достоверный рассеянный склероз.
Опыт показывает, что не у всех больных, столкнувшихся с КИС, развивается рассеянный склероз. В дальнейшем у них не обнаруживается характерная МРТ- картина демиелинизации и не проявляются новые симптомы.
Наиболее частые проявления КИС: слабость в руках и (или) ногах, боли, на- рушение чувствительности, функции мочевого пузыря и толстой кишки, неврит зрительного нерва (ретробульбарный неврит), а также нарушения функции ство- ла мозга (двоение, головкружение).
Наиболее информативным диагностическим методом, позволяющим визуа- лизировать возможные очаги демиелинизации в центральной нервной системе, является МРТ.
С целью снижения тяжести и длительности проявления симптомов обычно назначаются кортикостероидные препараты. Также проводится симптоматиче- ская терапия.
Ответить на этот вопрос можно легко. Во-первых, без этих знаний трудно по- нять суть сложнейших изменений в нервной системе, многие из которых стали достоверно известны лишь в конце прошлого века. Во-вторых, можно понять па- циента с воспалением легких, который, принимая курс лечения, ожидает выздо- ровления, не вникая в суть заболевания, но при РС это практически невозможно. Ведь как ни при каком другом заболевании роль пациента важна на всех этапах болезни. Другое дело, что можно избирательно читать главы книги, не вникая в некоторые разделы. Но РС — такое заболевание, которое неминуемо ставит пе- риодически вопросы, требующие решения. Ведь следует учитывать и многооб- разие проявлений РС, которое можно объяснить тем, что различна величина по- раженных болезненным процессом участков, расположенных беспорядочно на самых разных отрезках нервных путей и изменяющихся в процессе болезни. Точ- но так же восстановительные процессы происходят в разных местах с различной скоростью. Нет необходимости со скрупулезной точностью описывать эти про- цессы, понятные далеко не каждому специалисту, но представлять сущность их желательно, иначе сложно понять смысл проводимой терапии заболевания.
Во всех книгах дается очень запутанное описание нервной системы. Понятно, что это сложный механизм, и все же: как он действует?
Прежде всего, отметим, что организм человека — единая система, между от- дельными структурами которой (клетками, тканями, органами, системами орга- нов) в процессе жизнедеятельности устанавливается тесная взаимосвязь и вза- имодействие. Более того, все процессы, происходящие в организме человека, соподчинены и согласованы друг с другом, что позволяет ему адекватно реагиро- вать на любой раздражитель, поступающий как из внешней среды, так и из орга- нов и тканей. Это достигается двумя механизмами регуляции функций — нерв- ным и гуморальным (химическим).
Мы сегодня обсуждаем нервную регуляцию, осуществляемую нервной систе- мой и позволяющую обеспечивать быстрые ответные реакции организма в це- лом, или его определенных клеток, или их групп (локальный ответ) на то или иное раздражение.
Нервная система — это совокупность анатомически и функционально свя- занных между собой нервных клеток с их отростками. Различают центральную и периферическую нервную систему. Центральная нервная система (ЦНС) вклю- чает те части нервной системы, которые лежат внутри черепа или позвоночного столба. Головной мозг — это часть ЦНС, заключенная в полости черепа, а ее второй крупный отдел — это спинной мозг, расположенный в полости позвоночного столба. Нервы входят в ЦНС и выходят из нее. Если они лежат вне черепа или позвоночного столба, то образуют периферическую нервную систему, которая подразделяется на два отдела: внешний, или соматический, и внутренний, кото- рый называют вегетативной нервной системой. По расположению головной мозг условно делят на передний, средний и задний.
Передний мозг включает в себя обширную поверхность полушарий (кора мозга) и еще несколько меньших образований — миндалину (названную так за свою ореховидную форму), гиппокамп (похожий внешне на морского конь- ка) и базальные ганглии (ядра, расположенные на основании мозга), а также перегородку между желудочками мозга. Структурам переднего мозга припи- сывают «высшие» интеллектуальные функции. Кора головного мозга, в свою очередь, делится на доли. Затылочная доля выполняет в основном функции зрения, височная доля ответственна у людей за слух и речь, теменная доля — за управление движениями и реакции на различные сенсорные раздражите- ли, лобная доля — за двигательные функции речи и координацию других об- ластей коры.
средний мозг включает в себя таламус и гипоталамус. В особых таламиче- ских полях и ядрах происходит переключение всей информации, входящей в пе- редний мозг и выходящей из него. Эти поля и ядра служат как бы передаточными станциями: они контролируют всю информацию, поступающую от вегетативной нервной системы, и управляют организмом с помощью вегетативных нервов и гипофиза.
задний мозг включает в себя продолговатый мозг, варолиев мост с мозжеч- ком, ножки мозга с четверохолмием и зрительные бугры, объединенные общим названием — ствол мозга. Структуры ствола мозга взаимодействуют со структу- рами переднего мозга через передаточные станции среднего мозга. Через ствол идут главные пути, связывающие передний мозг со спинным мозгом и перифе- рической нервной системой. Поля и ядра ствола контролируют дыхание и сер- дечный ритм, поэтому имеют особое значение для поддержания жизни. Мозже- чок получает и перерабатывает информацию о положении тела и конечностей в пространстве прежде, чем эта информация поступит в кору головного мозга. Он участвует в координации движений, регуляции мышечного тонуса, сохране- нии позы и равновесия тела.
Спинной мозг является управляющим центром сложной сети нервов, раски- нутой по телу, без которого как опорно-двигательный аппарат, так и основные жизненно важные органы не могли бы функционировать. Он расположен в по- звоночном канале, начинается на уровне края затылочного отверстия черепа и за- канчивается на уровне I–II поясничных позвонков, истончаясь книзу конусом. Ниже спинного мозга в позвоночном канале находится густой пучок нервных корешков, который носит название конского хвоста. От спинного мозга через отверстия в дугах позвонков отходят спинномозговые нервы: 8 пар шейных, 12 грудных, 5 поясничных, 5 крестцовых и 1 или 2 копчиковых. Через каждое меж- позвонковое отверстие спинномозговой нерв выходит двумя корешками: зад- ним (чувствительным) и передним (двигательным), соединенными в один ствол. Каждая пара контролирует определенную часть тела. Спинной мозг выполняет две важнейшие функции: во-первых, он играет роль двустороннего проводящего пути между головным мозгом и периферической нервной системой, а во-вторых, участвует в управлении простыми рефлекторными действиями.
Головной мозг, как и спинной, окружен тремя соединительно-тканными лист- ками, или оболочками: мягкой, паутинной и твердой. Между мягкой, непосред- ственно покрывающей спинной мозг, и паутинной оболочками находится под- паутинное пространство, в котором спинной мозг и нервные корешки лежат сво- бодно, окруженные большим количеством спинномозговой жидкости.
В составе центральной нервной системы имеется 4 типа клеток: нервные клет- ки (нейроны), олигодендроциты, астроциты и клетки микроглии. Питательные вещества для этих клеток поступают в центральную нервную систему с кровью по кровеносным сосудам.
Центральная нервная система состоит из серого и белого вещества. Серое ве- щество — это тела нервных клеток, а белое вещество — отростки этих клеток, по- крытые специальной жировой оболочкой — миелином. Отростки идут от одних центров мозга к другим и соединяют их посредством электрических импульсов. Функциональной и структурной единицей нервной системы является нейрон — нервная клетка. Нейрон состоит из тела, дендритов (коротких ветвящихся от- ростков), количество которых может быть различным, и аксона (длинного от- ростка). Нейроны — это возбудимые клетки, то есть они способны генерировать и передавать электрические импульсы. Для ускорения скорости передачи им- пульсов и для изоляции отростков друг от друга и нужна миелиновая оболочка. Такое строение и расположение отростков очень похоже на провода в изоляции. Передача импульсов по нейронам происходит всегда в определенном направле- нии — по дендритам к клетке, а по аксону — от клетки. Нейроны очень хрупкие клетки, они легко могут быть повреждены или вовсе разрушены в результате травмы, инфекции, давления, химического воздействия или недостатка кисло- рода и, к сожалению, не восстанавливаются, поэтому такие нарушения чреваты серьезными последствиями.
Места соединения между нейронами — специфические точки на поверхности нервных клеток, где происходит их контакт, называются синапсами (synapsis — от греч. «соприкосновение, соединение»), а сам процесс передачи информации в этих местах — синаптической передачей. При таком взаимодействии посыла- ющая сигнал клетка выделяет определенное вещество на рецепторную поверх- ность воспринимающего нейрона, называемое нейромедиатором (нейротранс- миттером). Оно служит молекулярным посредником для передачи информации от передающей клетки к воспринимающей, осуществляя химическую передачу информации через синаптическую щель.
Большинство читателей знают, что при рассе- янном склерозе повреждается миелиновая обо- лочка нервных волокон, служащая для быстрой передачи электрического нервного импульса. Являясь действенным изолятором, она предот- вращает рассеивание нервных импульсов и их переход на другие нервные волокна. На участ- ке нерва, лишенного этой оболочки, скорость прохождения их замедляется, а следовательно, функции на этом нервном пути осуществляются медленнее и в измененном виде. Некоторые ав- торы сравнивают внезапное ухудшение прохож- дение импульса с возникновением своего рода «короткого замыкания».
Совокупность нейронов, расположенных вне центральной нервной системы, называется нерв- ным узлом (спинномозговой, узел вегетативного сплетенияи др.). Нервом именуют ствол объединенных нервных волокон. Различают чувствительные, двигательные, вегетативные и смешанные нервы.
Нервная регуляция носит рефлекторный ха- рактер. Рефлекс — это ответная реакция организ- ма на раздражение рецепторов, осуществляемая при участии ЦНС. Разные раздражители, посто- янно воздействующие на организм, воспринима- ются специализированными рецепторами. Есть
рецепторы, воспринимающие раздражения светом, звуком, теплом, холодом, прикосновением и др. Возникшее в форме нервного импульса возбуждение от ре- цепторов передается по чувствительным нервным волокнам в соответствующий центр ЦНС (совокупность вставочных нейронов, обеспечивающих переключе- ние возбуждения с чувствительных нейронов на двигательные), регулирующий деятельность строго определенного органа, и подвергаются здесь определенной переработке. Из ЦНС по двигательным и чувствительным нервным волокнам импульсы передаются к различным органам (мышцам, сосудам, железам и т.п.), отвечающим соответствующим образом на поступившее возбуждение. Путь, по которому возбуждение распространяется от рецептора до эффектора (рабочего органа), называется рефлекторной дугой. Ощущения, которые возникают при возбуждении органов чувств и воздействии на кожу, мышцы и суставы, также передаются по нервным волокнам в центральную нервную систему, где они со- знательно или бессознательно фиксируются.
Отметим, что наряду с возбуждением большое значение для рефлекторной реакции организма имеет торможение, выражающееся в задержке возбуждения в ответ на раздражение или в ослаблении уже возникшего в коре головного моз- га возбуждения. Оба эти процесса взаимосвязаны друг с другом и обеспечивают нормальную согласованную деятельность всех органов и организма в целом. На- пример, во время бега или ходьбы в нервных центрах происходит чередование возбуждения и торможения, благодаря которому обеспечивается регуляция ра- боты мышц-сгибателей и мышц-разгибателей.
Мы уже отметили, что нервная система регулирует всю деятельность организ- ма и обеспечивает его связь с окружающей средой. Она осуществляет регулирующее влияние на обменные процессы и деятельность всех систем и органов орга- низма. Для нас важно понимать те функции ЦНС, которые играют роль в разви- тии РС. Известно, что в ЦНС существует строгая локализация функций, которые регулируются различными частями нервной системы. Например, если одна сово- купность нервных клеток ведает регуляцией вегетативных реакций, то другая пе- редает двигательные импульсы. Если происходит утрата или повреждение части таких нервных волокон, то пациент утрачивает способность выполнять некото- рые функции, то есть совершать то движение, за которое отвечал поврежденный пучок нервных волокон. А если пучок нервных волокон повреждается целиком, то функция утрачивается полностью, как это происходит, например, при травме спинного мозга. Повреждение миелиновой оболочки уже на одном участке на- рушает регуляцию как отдельных, так и сложных движений, требующих четкой координации и тонкой дифференцированности. Это приводит к утрате пациен- том способности производить определенные движения, что ведет к ограничению физических возможностей больного человека.
Нет необходимости углубляться в более сложные процессы, происходящие в ЦНС. Для нас важно понять те изменения в ней, которые связаны с РС.
Мне предложили исследование спинномозговой жидкости для установления диагноза. Какова ее роль?
Когда возникает подозрение на рассеянный склероз, неминуемо заходит речь о спинномозговой жидкости (цереброспинальной жидкости, ликворе). Это жид- кая среда, циркулирующая в полостях желудочков головного мозга, спинномоз- гового канала и субарахноидальном (под паутинной оболочкой) пространстве головного и спинного мозга. Ее значение велико: это своего рода «водяная по- душка», предохраняющая от наружных воздействий головной и спинной мозг; кроме того, она регулирует внутричерепное давление, обеспечивает постоянство внутренней среды, посредством ее осуществляется тканевой обмен в централь- ной нервной системе.
Можно также сказать, что она образует своего рода жидкостную ось мозга, которая участвует в обмене веществ между кровеносной и нервной системами. Дело в том, что между кровеносными сосудами нервной системы и самой нерв- ной тканью существует барьер, именуемый гематоэнцефалическим барьером, ко- торый защищает центральную нервную систему от проникновения чужеродных веществ или продуктов нарушенного обмена веществ, вызывающих различные заболевания. Тем не менее, в ряде случаев вещества, способствующие развитию болезни, проникают в нервную ткань. Точно так же некоторые вещества, обра- зующиеся в результате заболеваний органов нервной системы, попадают в спин- номозговую жидкость, при этом их не выявляют в крови. Именно этот фактор приобретает важное диагностическое значение, когда стоит задача выявить РС.
Наличие в спинномозговой жидкости так называемых олигоклональных им-
муноглобулинов G весьма характерно для РС.
Некоторые авторы считают, что обезвоживание организма способствует на- рушению целостности гематоэнцефалического барьера, поэтому (и по другим уже описанным причинам) следует придерживаться разумного водного режима.
В развитии РС большое значение имеет иммунная система. Как она работает?
Для того чтобы понимать механизм развития рассеянного склероза, а также целесообразность и смысл назначения иммуномодулирующих препаратов, необ- ходимо иметь представление об элементах иммунной системы и их функционировании.
Иммунная система организма человека служит для защиты от проникнове- ния и воздействия внешних или образующихся в самом организме чужеродных
для данного конкретного организма структур, способных вызвать иммунный ответ. Их называют антигенами. Носителями таких чужеродных веществ могут быть бактерии, вирусы, грибки, трансплантаты, опухолевые клетки. Конечной целью иммунной системы является нейтрализация или удаление антигенов по- средством целого ряда сложных иммунных реакций, включающих такие этапы, как специфическое своевременное распознавание антигена, выработка в ответ специальных белковых молекул, называемых иммуноглобулинами, или анти- телами, взаимодействие этих антител с антигеном и удаление его из организма. Иммунный ответ может быть немедленным или отсроченным на определенный период времени, необходимый для выработки и накопления антител.
Иммунная система устроена сложно, в нее входят как первичные лимфоид- ные органы (костный мозг, вилочковая железа), так и множество вторичных лим- фоидных органов. В костном мозге происходит созревание лимфоцитов, превра- щение недифференцированных стволовых клеток в В-лимфоциты. Вилочковая железа представляет собой орган, обеспечивающий специфическую дифферен- циацию. К периферическим лимфоидным органам относятся лимфатические узлы, пейеровы бляшки кишечника (они являются частью лимфатической си- стемы, обеспечивающей как чистоту большинства жидкостей нашего организма, так и качественный иммунитет), белая пульпа селезенки и клетки крови — лим- фоциты, макрофаги, а также специализированные клетки, сходные с макрофа- гами и расположенные в ряде других внутренних органов. В периферических, или вторичных, органах иммунной системы происходит антигенспецифическая стимуляция и активация лимфоцитов. Активированные иммунокомпетентные клетки — лимфоциты — проникают в место нахождения антигена, они выделяют ряд растворимых веществ, в том числе цитокины и лимфокины, посредством влияния которых на антиген и другие клетки иммунной системы запускает- ся целый каскад сложных иммунных реакций, направленных на инактивацию или разрушение антигена. Когда отпадает необходимость разрушения антигена, включается другая регуляторная система, активирующая механизмы прекраще- ния иммунной реакции.
Теперь наступило время познакомиться с важными участниками событий, о которых было сказано выше. Прежде всего, речь идет о лимфоцитах. Это один из типов белых кровяных клеток, которые защищают наше тело от инфекций — бактерий, вирусов, грибов, простейших. Они образуются в костном мозге и ви- лочковой железе и постоянно перемещаются по органам иммунной системы, используя как транспорт кровь и лимфу. Лимфоциты умеют распознавать воз- будителей, чужеродные ткани и клетки и разрушают их. По способу распозна- вания и механизму уничтожения чужеродных агентов они подразделяются на две главных группы: В-лимфоциты и Т-лимфоциты. В-лимфоциты развиваются в плазматические клетки, которые продуцируют специальные белки, называе- мые антителами. Антитела циркулируют в крови, где соприкасаются с бактери- ями, токсинами и некоторыми опухолевыми клетками. Их задача — связываться с определенными антигенами на поверхности чужеродных клеток. Однако не- которые возбудители могут избегать атаки антител, потому что они находятся внутри клеток. Уничтожение возбудителей, находящихся внутри клеток, а также опухолевых клеток является задачей Т-лимфоцитов. Т-лимфоциты распознают в основном собственные клетки, которые инфицированы чужеродными возбу- дителями или повреждены (стали опухолевыми). Таким образом, Т-лимфоциты защищают организм от вирусных инфекций и от аномальных опухолевых кле- ток. После того как возбудитель уничтожен, В- и Т-лимфоциты превращаются в специальные клетки памяти, которые сохраняются надолго в лимфатических узлах и хранят ответ о возбудителе. Если этот возбудитель повторно попадает в организм, они очень быстро активируются и уничтожают его.
Действенными участниками во многих сложных иммунных и воспалитель-
ных реакциях являются макрофаги (мононуклеарные фагоциты), выполняющие специфические функции в зависимости от анатомической локализации. Основ- ная функция макрофагов сводится к борьбе с теми бактериями, вирусами и про- стейшими, которые могут существовать внутри клетки-хозяина, при помощи мощных бактерицидных механизмов, которыми обладают макрофаги. Кроме того, они вырабатывают огромное число веществ, участвующих в иммунных процессах.
Известно, что сегодня аутоиммунная теория возникновения рассеянного склероза получила широкое распространение. Поэтому следует уточнить, что под аутоиммунной реакцией подразумевают нарушение защитных механизмов в организме человека, приводящее к тому, что против его собственных клеток и тканей (аутоантигенов) начинают вырабатываться антитела (аутоантитела), ко- торые воспринимают эти клетки и ткани как чужеродные и атакуют их.
Напомним, что аутоантигены — это, как правило, нормальные белки или белковые комплексы, которые распознаются иммунной системой у пациентов с аутоиммунными заболеваниями. В норме они не должны узнаваться иммун- ной системой, но в силу ряда причин иммунологическая толерантность к таким антигенам (состояние организма, при котором он не способен синтезировать антитела в ответ на введение определенного антигена при сохранении иммунной реактивности к другим антигенам) у таких пациентов может быть утеряна.
До сегодняшнего дня ученые пытаются найти ответ на вопрос, первичны или вторичны эти реакции. Если воспаление в ткани мозга и демиелинизация явля- ются следствием иммунологической реакции на антигены мозга, можно говорить о первичном аутоиммунном заболевании, аналогичном ревматизму, ревматоид- ному артриту и другой патологии. Если же сенсибилизация соответствующих иммунных клеток к антигенам мозга происходит в результате воспаления и раз- рушения миелина, проникновения через поврежденный гематоэнцефалический барьер в кровь мозговых антигенов и последующего развития всего комплекса иммунопатологических реакций, то говорят о вторичности аутоиммунного ком- понента в патогенезе РС. В любом случае, учитывая ведущую роль иммунологи- ческих нарушений, лечение этого заболевания в первую очередь основывается на коррекции иммунных нарушений.
В чем смысл нарушений при РС?
Как уже было отмечено, при РС поражается исключительно центральная нервная система, а точнее белое вещество головного и спинного мозга. Если быть совсем точным, то речь идет об очаговых поражениях миелиновых оболочек в результате воспалительного процесса.
Эти очаги демиелинизации (распада миелина) получили название склероти- ческих бляшек. Обычно они находятся в головном мозге рядом с полостями, за- полненными ликвором, в стволе мозга и в мозжечке, а также в спинном мозге и в зрительных нервах. Значительно реже они могут быть в других черепно-моз- говых нервах. Замечено, что бляшки всегда располагаются вдоль мелких вен, о чем мы еще поговорим. Их размеры поразительно отличаются: от мельчайших до до- статочно крупных, достигающих нескольких сантиметров в диаметре. Последние могут быть результатом слияния мелких очагов, которые возникают в период обо- стрения болезни, или увеличения уже образовавшихся бляшек. Это процесс мо- жет длиться годами. Степень потери нервных волокон на ранних стадиях рассеян- ного склероза — 10–20%, но может возрасти до 80% при длительном течении забо- левания. Острое развитие симптомов в начале воспалительной демиелинизации связано с отеком и нарушением проведения импульса по волокну. Эти изменения имеют обратимый характер, что, возможно, обусловливает ремиссии. Позднее основное значение в формировании клинических симптомов приобретает раз- рушение миелина. Необратимые клинические симптомы развиваются, вероятно, вследствие вторичной дегенерации осевых цилиндров и нейронов.
Итак, повреждение аксонов возникает преимущественно во время демиели- низации и может развиваться на самых ранних стадиях заболевания. Распро- страненность острой стадии процесса соответствует степени инфильтрации макрофагами. Заметим, что при хроническом РС острое повреждение аксонов медленно продолжается даже в неактивных очагах. Защищает аксоны от их по- тери быстрая ремиелинизация.
Практически в любой книге очень сложно описаны процессы, происходящие в очаге на этапах его развития. Нельзя ли попробовать сделать это проще?
Чтобы облегчить понимание, рассмотрим сначала упрощенный, чисто меха- нический вариант формирования бляшки. Когда начинает образовываться бляш- ка, на пораженном участке возникает отек, нарушающий проведение импульса по волокну. Именно поэтому в начале воспалительной демиелинизации происходит острое развитие симптомов, которые имеют обратимый характер, что, ве- роятно, и обусловливает ремиссии. Напомним, что ремиссией называют период течения хронической болезни, характеризующийся ослаблением или исчезнове- нием ее признаков. Позднее основное значение в формировании клинических симптомов приобретает разрушение миелина. В области очага происходит ско- пление ряда воспалительных клеток, сюда устремляются лимфоциты и макро- фаги. В результате сложного процесса происходит расщепление и разрушение миелина, который не в состоянии теперь выполнять свою функцию, в результате чего изменяется процесс передачи электрического импульса по нервному пути с последующим появлением симптомов заболевания.
Напомним, что миелин изолирует нервные волокна подобно оболочке элек- трического провода и позволяет быстро передаваться по ним нервным импуль- сам. Благодаря миелиновой оболочке обеспечивается скорость и эффективность проведения импульсов в нервной системе, что позволяет нам с небольшими со- знательными усилиями совершать целенаправленные быстрые и скоординированные движения.
Вслед за этим соединительная ткань, окружающая данный участок, устремля- ется в пораженное место и формирует волокна, которые спустя некоторое вре- мя уплотняются, образуя рубцовую ткань. Необратимые клинические симптомы развиваются, вероятно, вследствие вторичной дегенерации осевых цилиндров и нейронов. Этот механизм помогает понять и название болезни, ибо греческое слово «sclerosis» означает «уплотнение», а общепризнанный термин «множе- ственный склероз» по сути дела означает «множественные уплотнения». И это соответствует действительности, ибо рассеянные по различным отделам нерв- ной системы зарубцевавшиеся очаги поражения по своей структуре плотнее, чем окружающая нервная ткань. Привычный для нас термин «рассеянный склероз» буквально и обозначает наличие множества очагов склеротических изменений.
Положительным моментом является процесс ремиелинизации, то есть вос- становление миелина, который осуществляют еще не пораженные болезнью ми- елинообразующие клетки соединительной ткани (олигодендроглии), в первую очередь по краям активной бляшки.
К сожалению, в старых бляшках эти клетки также подвергаются разрушению, что делает невозможным восстановление миелиновых оболочек и, тем самым, утраченной функции. Наверное, каждый читатель понимает, что целенаправлен- ное лечение на ранних стадиях возникновения очага, а при обострении заболе- вания это вполне возможно, может предупредить сильный рубцовый процесс, а это уже шаг к предупреждению новых нарушений. Кроме того, известно, что миелин восстанавливается очень медленно, в течение нескольких недель или ме- сяцев, к тому же он обладает повышенной чувствительностью. Чтобы избежать появления новых очагов на этих участках, следует при обострениях проводить необходимый курс лечения, сдерживающий воспалительный процесс, что будет воспрепятствовать образованию грубых рубцов в нервных волокнах.
А теперь можно попробовать более подробно раскрыть механизм сложных процессов, связанных с развитием иммунопатологических реакций в зарожда- ющемся очаге РС. Предварительное знакомство с работой иммунной системы упрощает эту задачу. Как известно, исследователи называют много причин РС, которые являются своего рода пусковым фактором для иммунологического про- цесса с образованием антимиелиновых антител, которые приводят к разруше- нию миелина. Главная роль в сенсибилизации (повышении чувствительности организма или отдельных органов к воздействию каких-либо раздражителей) отводится основному белку миелина, имеющему сходство с бактериальными и вирусными антигенами. Имеет значение и генетическая предрасположенность к такому запуску иммунологического процесса при наличии различных вирусов и бактерий.
Итак, в силу ряда причин в области мелких вен начинает формироваться бляш- ка. Здесь происходит скопление лимфоцитов, точнее Т-эффекторов и Т-киллеров, которые непосредственно воздействуют на миелин, а также производящих анти- тела В-лимфоцитов или плазматических клеток и свободных антител, которые со- вместно с Т-лимфоцитами стимулируют деятельность макрофагов.
По краям бляшки находятся большей частью Т-лимфоциты — супрессоры, которые вместе с определенными антителами участвуют в повреждении миелина и одновременно тормозят другие иммунологические процессы. В центре такой активной бляшки находятся преимущественно макрофаги, которые захватыва- ют частицы разрушенной миелиновой оболочки и удаляют их. В более старых бляшках скапливаются вновь образовавшиеся волокна, которые превращаются в рубцовую ткань (уплотнения, участки склероза).
Появление свежих бляшек нередко сопровождается развитием неврологиче- ских симптомов, однако если очаги небольшие по размеру, то они могут быть «немыми», то есть не вызывать никаких проявлений заболевания. Это так назы- ваемая скрытая демиелинизация, которая связана с тем, что подавляющая часть здоровой ткани компенсирует эти незначительные функциональные нарушения. Со временем они могут стать активными, что и обусловливает различное течение заболевания. По краям уже зарубцевавшихся бляшек часто имеются скопления лимфоцитов, окружающих пока еще не поврежденную миелиновую оболочку. В период обострения болезни эти очаги также становятся активными.
Как мы уже заметили, огромную роль в происходящих процессах играют лим- фоциты, которые осуществляют в бляшках аллергическую реакцию на миелин, а если точнее, то они являются «аутоиммунными лимфоцитами» (миелин-реак- тивными Т-лимфоцитами). Заметим, что процесс проникновения миелин-реак- тивных клеток в нервную систему достаточно сложен, поскольку сначала им надо преодолеть гематоэнцефалический барьер.
Перешедшие в активное состояние Т-лимфоциты воздействуют на эндотели- альные клетки, выстилающие внутреннюю поверхность вен нервной системы. Образующиеся мельчайшие тромбы разъединяют эндотелиальные клетки, по- зволяя клеткам и жидкости поступать в ткани. Это способствует развитию вос- палительного отека тканей и расщеплению миелина, частички которого активи- зируют другие защитные клетки. Эта цепная реакция сдерживается активным действием Т-лимфоцитов — супрессоров.
Чем больше защитных клеток, образовавшихся в результате прежних обо- стрений или продолжительного периода, предшествующего развитию болезни, находится в нервной системе, тем с большим трудом может быть полностью пре- кращена цепная реакция активного защитного процесса. Такой механизм спо- собствует хроническому течению заболевания. Здесь опять следует напомнить о необходимости адекватного лечения по мере развития заболевания, что будет препятствовать переходу в постоянно активную, а значит, хроническую, про- грессирующую стадию.
А теперь подведем итог. Бляшки представляют собой округлые или овальные очаги в белом веществе ЦНС с преимущественной локализацией в зрительных нервах, белом веществе, окружающем желудочки мозга, стволе мозга, мозжечке, спинном мозге. Бляшки в белом веществе состоят из клеток воспаления (лимфоцитов и макрофагов), очагов первичной демиелинизации, аксонов с различной степенью повреждений. Серое вещество также может подвергаться выраженным изменениям.
Если я понимаю правильно, причиной моих симптомов являются специфиче- ские очаги. Как они выглядят?
Если смотреть невооруженным глазом на разрез мозга, то представляется, что очаги разбросаны в кажущемся беспорядке в виде округленных серо-краснова- тых пятен размером от булавочной головки до горошины. Заметим, что очагами (бляшками) РС называют участки воспалительной демиелинизации головного и спинного мозга.
При надавливании пальцами они представляются плотными и эла- стичными участками. Иногда вы- являются только два или три таких уплотнения, но их может быть значи- тельно больше. Типичный очаг, кото- рый виден на снимках магниторезо- нансной томографии, имеет круглую или овальную форму. На самом деле очаг представляет собой удлиненной формы короткую манжетку, кото- рая окружает вену. Важно знать, что в центре каждого очага лежит вена, о чем скажем несколько позже (3.15 Что такое «гипотеза о чернильной кляксе»?).
Не все очаги имеют описанную выше форму. В спинном мозге они часто треугольные, расположены на его наружной части, глубоко внедряясь в него своим острием. В области желудочков головного мозга они образуют ча- сто симметричные, необычной формы изменения в виде пятен, внедряющиеся отростками в белое вещество мозга. Создается впечатление, что здесь сливаются несколько маленьких очагов.
На томограммах очаги воспаления выглядят белыми пятнами. Если они све- жие, то под воздействием контрастного вещества выглядят раздутыми. Наряду с этим встречаются темные пятна, так называемые «черные дыры» (3.19 Что оз- начают «черные дыры»?).
Вчера перенес шок, когда мой врач показал мне мою новую томограмму. В за- тылочной области слева можно было увидеть огромный очаг округлой формы, который вместе с окружающей поверхностью выглядел как пушистый теннис- ный шар. Врач успокоил меня и сказал, что свежие очаги выглядят в десять раз больше, чем они есть в действительности, поскольку вокруг них просто отек (жидкость). Если сделать снимок через месяц, то, вероятнее всего, очаг будет вы- глядеть крошечным. Это действительно так или врач просто успокоил меня?
Да, это так. Когда возникает очаг, вокруг него действительно образуется вос- палительный отек, схожий с тем, что возникает при укусе насекомого. Имен-
но поэтому очаг выглядит значительно больше, чем в действительности. Здесь и сказывается действие кортикостероидов, которые значительно уменьшают отек в воспаленных очагах, что ведет к быстрому улучшению самочувствия, так как уменьшается давление на нервные волокна (см. 18.3.1 Как действуют кор- тикостероиды?).
Радиолог показал мне на снимке мой очаг с пальцеобразными отростками и сказал, что эти изменения называют- ся «пальцы Доусона». Это очень плохо?
Нет. Иногда бывает так, что очаг име- ет длинный отросток, сопровождающий вену. Это особенно четко проявляется на снимках некоторых отделов головно- го мозга. Поскольку их впервые описал патолог Доусон (Dawson), они носят его имя. Некоторые исследователи полагают, что такие очаги является доказательством проникновения в мозг через стен- ку вены воспалительных субстратов, распространяющихся по типу чернильной кляксы. Однако есть и противоположное мнение, что ядовитые продукты обмена веществ, попадающие в активные зоны мозга, дренируются венами и концентри- руются в них, поражая ткани (см. 3.15 Что такое «гипотеза о чернильной кляксе»?).
Очаги возникают в разных местах ЦНС, они все разные или одинаковые?
В зависимости от степени зрелости и времени возникновения у одного и того же пациента можно выделить несколько типов очагов (бляшек): острые (свежие), старые (хронические, неактивные очаги) и старые хронические очаги с призна- ками активации, что можно расценить как продолжение роста бляшки. Некото- рые авторы выделяют еще так называемые тени бляшек — зоны патологического утончения миелина, где, как полагают, происходит ремиелинизация.
Свежий очаг имеет свои особенности: он довольно большой вследствие окру- жающего его отека, имеет нечеткие границы, в нем много клеток, характерных для воспаления: лейкоцитов и макрофагов. Последние (фагоциты) содержит не- мало остатков разрушенного миелина.
Активно-хронические очаги отличаются наличием «воспалительного вала» (инфильтрата). В центре очага процесс рубцевания практически завершен, а по периферии еще находятся многочисленные лимфоциты и макрофаги, что гово- рит о продолжении воспалительного процесса. Можно выявить и нечеткий розо- вый край на границе со здоровыми тканями.
В противоположность им неактивно-хронические очаги имеют четкие гра- ницы, где заметен резкий переход от нормальных тканей в очаге к тем участ- кам, которые утеряли границы и олигодендроциты. Голые аксоны проходят через толстую сеть волокон, построенных астроцитами. В этих очагах нет вос- палительных клеток.
Невооруженным глазом вряд ли увидишь остаточные очаги, в которых раз- рушительный процесс уже завершился и оставшиеся или слегка поврежденные
олигодендроциты в состоянии создать необходимые границы (см. 3.18 Что такое очаги 1-го и 2-го типа?).
Если очаг излечен, он больше не беспокоит?
Есть очаги, в которых воспалительный процесс прекращается, т.к. они или практически излечены (тени очагов), или полностью зарубцевались (хрониче- ские, неактивные очаги). В других воспалительный процесс может тлеть или остается латентным (скрытым), что не исключает возможность нового ухудше- ния (хронические очаги с признаками активации). Они, вероятно, и ответствен- ны за обострение болезни, вспышку старых симптомов (4.4 Что такое актива- ция очага?) и играют важную роль при переходе во вторично-прогрессирующую стадию (5.7 Как объяснить термин «хронический» при РС?). Спорным остается вопрос о том, что терапия глюкокортикоидами способствует формированию хронических активных очагов.
Я слышала, что существуют так называемые «теневые очаги», где происхо- дит восстановление поврежденных участков. Все ли симптомы, которые полно- стью исчезают, ведут к появлению таких очагов?
Теневые очаги отличаются тем, то в них еще сохраняются границы, хотя и не очень заметные. Выделять их стали после тщательных исследований препаратов с помощью специальной окраски. Вероятно, они соответствуют белым пятнам на снимках МРТ в ремиелизирующих очагах, в то время как так называемые «чер- ные дыры» показывают высокую степень повреждения (3.19 Что означают «чер- ные дыры»?).
Этот вопрос достаточно сложный, и вряд ли следует углубляться в его рас- шифровку
Причиной развития у меня синдрома Лермитта врач считает наличие очага в шейном отделе позвоночника. Вместе с тем выявлено еще три очага в мозге, но врач говорит, что они «немые». Что он имеет в виду?
Многие исследователи различают «немые» и «говорящие» очаги. В этом есть определенный смысл. Дело в том, что уровень нарушений зависит от того, на- сколько важны участки поражения нервной системы. Очаги могут располагаться в стратегически важных или мало активных отделах ЦНС. Например, очаг может находиться на краю бокового желудочка и не вызывать заметных клинических проявлений, бляшка такого же размера в области спинного мозга может приве- сти к параличу обеих ног, а в области верхнего сегмента шейного отдела — всех конечностей. То же самое касается достаточно большого очага в мозжечке, кото- рый может и не вызывать существенных симптомов, в то время как его нахож- дение во внутренней капсуле, где нервные стволы находятся в поразительной близости друг от друга, могут привести к параличу половины туловища, подобно тому, что случается при инсульте (4.15 Какая взаимосвязь между обострения- ми и очагами?). Подсчитано, что на 5–10 «немых» очагов приходится всего один «говорящий». Остается открытым вопрос о том, действительно ли эти «немые» очаги бездействуют или они вызывают незначительные нарушения, например такие симптомы, как утомляемость, изменение походки, снижение концентра- ции внимания.
При РС довольно часто поражается зрительный нерв. Означает ли это, что очаги (бляшки) не случайно «находят» себе место?
В некоторых книгах действительно можно прочитать, что бляшки распределяют- ся случайно. Однако это далеко не так. Есть у них вполне любимые места, например, как отмечено в вопросе, зрительный нерв, задние канатики спинного мозга, ствол мозга, мозжечок или мозолистое тело головного мозга. Нередко очаги располагаются в области гипоталамуса, подкорковых образований. Почему именно эти отделы ЦНС наиболее часто поражаются? Пока нет доказательств тому, что эти отделы больше предрасположены к инфекции или имеют склонность к нарушениям кровоснабже- ния. Тем не менее, есть места со специфической особенностью: они стоят как бы «под током», ибо через них проходит наибольшее количество информации.
Всегда, когда мы просыпаемся, в зрительный нерв устремляются электриче- ские импульсы, постоянно идет информация от кожи, суставных и мышечных рецепторов через задние столбы спинного мозга в головной мозг, при этом одно- временно в области моста и продолговатого мозга перекрещивается информа- ция из одной половины головного мозга в другую (см. 3.15 Что такое «гипоте- за о чернильной кляксе»?). Также отмечено, что число очагов увеличивается от нижних отделов задних канатиков спинного мозга к верхним. Так, крестцовый отдел спинного мозга поражается в среднем в 18% случаев, поясничный — в 40%, а шейный почти всегда.
Есть ли тому объяснение, почему в центре каждого очага (бляшки) располага- ется вена?
Существуют две интересные, но полностью противоположные гипотезы, ко- торые можно обозначить как «гипотезу о чернильной кляксе» и «гипотезу о ток- сической концентрации», или «гипотезу о перегрузке». Обе исходят из того, что дренаж головного мозга осуществляется венами и желудочками. Согласно первой теории, различные вещества могут распространяться через вену в области бляш- ки в окружающие ткани подобно чернильной кляксе. Это могут быть токсические вещества или агрессивные лимфоциты, которые вследствие замедления тока кро- ви могут легко задерживаться на стенках вены, а затем и проходить через нее.
Вторая теория представляет этот процесс совершенно иначе. Токсические вещества, образующиеся в результате обмена, попадают в вены, например, же- лудочков мозга, концентрируются там в большом количестве перед тем, как по- пасть в более крупный отводящий сосуд. Согласно этой гипотезе, ткани, находя- щиеся под «перегрузкой», содержат более высокий уровень токсических веществ и больше подвержены изменениям. Это может привести к повреждению миели- на, который затем воспринимается лимфоцитами как чужеродный. Поскольку вены являются завершающим этапом оттока конечных продуктов обмена ве- ществ, стенки их подвержены опасности повреждения.
В описании процесса образования бляшек фигурируют олигодендроциты. Что они собой представляют?
Почему нас интересуют эти клетки? Они участвуют в строительстве миелина. Это клетки круглой (шарообразной) формы, от которых отходят трубчатые от- ростки, сплющенные на концах и спиралевидно окружающие нервные волокна. В определенной степени можно сравнить это с пауком. Они участвуют в стро-
ительстве миелина. В очагах РС происходят два процесса, связанные с этими клетками: демиелинизация с участием антител и повреждение олигодендроцитов в участках разрушения миелина.
При длительно текущем рассеянном склерозе и выраженном разрушении ми-
елина может происходить вторичная дегенерация осевых цилиндров нервных волокон, а в последующем нервных клеток — олигодендроцитов. Это приводит к атрофии головного и спинного мозга, расширению желудочков мозга.
Обсуждая теоретические вопросы о РС, всегда говорят об олигодендроцитах, но ведь есть еще и астроциты. Какова их роль?
Эти клетки имеют две важные функции:
⦁ они формируют рубец и ответственны за уплотнение, «склерозирование»
старых бляшек;
⦁ они перенимают в головном мозге задачу макрофагов очищать разрушен- ный клеточный материал, собирая его на своей поверхности. При встрече с лим- фоцитами возможна иммунологическая реакция.
Говоря о механизме работы астроцитов, вспомним, что у них также есть вет- вящиеся отростки, которые служат опорой для других структур центральной нервной системы. Астроциты выполняют защитную функцию в острой стадии заболевания за счет усиления миграции клеток предшественников — олигоден- дроцитов, ограничения воспаления в ЦНС.
Они принимают активное участие в контроле поступления растворимых веществ в ткань мозга из кровеносных сосудов и от других клеток централь- ной нервной системы. Здесь уместно напомнить, что совокупность структур, обеспечивающих этот контроль, называется гематоэнцефалическим барьером (ГЭБ). Он способствует проникновению в мозг питательных веществ и удале- нию ненужных организму продуктов обмена. Однако при неблагоприятных об- стоятельствах (увеличении проницаемости ГЭБ) в центральную нервную систе- му могут попасть вредные для нее вещества (если они как-то проникнут через гематоэнцефалический барьер). В таких случаях «уборкой обломков» занима- ются клетки микроглии, а астроциты способствуют заживлению посредством формирования рубца.
Я слышала, что есть два вида очагов. Для одного характерны «белые пятна», для другого — «черные дыры». Какое это имеет значение?
Как известно, особое внимание исследователей к РС было привлечено в конце прошлого века, когда появились возможности проводить более тонкие исследования. Тогда была высказана мысль, что существует пять различных видов оча- гов, однако особое значение имеют два из них.
Тип первый характеризуется отсутствием повреждения олигодендроцитов при демиелинизации. При этом отмечается полная потеря миелина при сохранении олигодендроцитов. Если сравнить нормальные олигодендроциты с обыч- ным пауком, то картину 1-го типа можно сравнить с пауком, потерявшим свои ножки. Это является показателем высокой степени ремиелинизации (образования нового миелинового покрытия нервных стволов). Вероятно, тип 1 идентичен «теневым очагам» в головном мозге (см. 3.12 Что такое «теневые очаги»?).
Тип второй характеризуется повреждением олигодендроцитов при демие- линизации, когда идет практически массовое повреждение этих клеток. «Паук» потерял не только свои ноги, но и полностью разрушен, следовательно, нельзя найти следы ремиелинизации.
Ряд исследователей находят между этими типами очагов фундаментальные отличия. В первом случае, возможно, идет речь об агрессии антител на границе участков изменений. Во втором — механизм другой, связанный с прямым повреж- дением олигодендроцитов при воздействии вирусов, отравлении или нарушении обменных процессов (3.2 Как устроена центральная нервная система (ЦНС)?). Однако трудно себе представить, чтобы у пациента были очаги лишь одного типа. На практике «белые пятна» и «черные дыры» встречаются обычно в комби- нации, что хорошо видно на снимках МРТ. Вероятно, следует думать, что «чер- ные дыры» соответствуют очагу 2-го типа (3.19 Что означают «черные дыры»?).
Клинически подозрение на очаг 2-го типа возникает тогда, когда нарушения не восстанавливаются после обострения полностью.
В конце 80-х годов прошлого века при исследовании результатов МРТ у паци- ентов с РС в ряде случаев (где-то в 30–35%) обнаружили некоторые особенности очагов. Они не были полностью гомогенные, то есть на светлом фоне выявлялся черный центр. В конечном итоге установили, что такие очаги являются свиде- тельством неблагоприятного течения болезни.
Объяснить их появление можно тем, что такие значительные повреждения возникают столь остро, что астроциты не успевают закрыть дефект, который заполняется ликвором (мозговой жидкостью). Некоторые авторы называют их лакунами и, соответственно, говорят о лакунарном РС. Появление такого очага ухудшает прогноз заболевания.
Теперь известно, что атрофия головного и спинного мозга начинается в ранней стадии РС и характерна для всех периодов течения болезни. Именно прогрессиру- ющие повреждения аксонов (в том числе вследствие демиелинизации) является ос- новной причиной усугубления неврологических нарушений при РС и увеличения количества гипоинтенсивных очагов («черных дыр»). Доказано, что эта атрофия может служить прогностическим фактором последующего долгосрочного невроло- гического ухудшения. Как только ее уровень достигает критического порога, у паци- ентов начинается клиническое ухудшение и прогрессирование болезни. Клинически это выглядит так, что примерно у 85% пациентов с РС в начале заболевания диагно- стируется ремиттирующий тип течения. Уже через 10 лет болезни половина пациен- тов с ремиттирующим течением переходит в стадию вторичного прогрессирования, а через 25 лет у 90% пациентов с первоначальным РС наблюдается неуклонное про- грессирование заболевания (см. 5.1 Какие бывают формы заболевания?).
Как понять, что у меня обострение? Это совсем новые симптомы, которых раньше не было, или речь идет о старых симптомах, которые вновь усилились?
Прежде всего, напомним, что можно встретить в литературе различные на- звания обострения — атака, рецидив, экзацербация, возврат болезни. Как гово- рил один очень старый невролог, «обострение РС — это очень специфическое не- врологическое событие».
Обсуждать этот вопрос можно долго. Так, согласно общепринятой классифи- кации Ч. Позера, об обострении можно говорить, когда:
⦁ появляются новый симптом или группы симптомов, а также отчетливо усиливаются уже имевшиеся ранее симптомы после того, как неврологическое состояние пациента было стабильным или улучшалось на протяжении не ме- нее месяца;
⦁ обострение сопровождается появлением объективных неврологических симптомов длительностью не менее 24 часов, при этом длительность обострения колеблется от 24 часов до 2 месяцев;
⦁ интервал между двумя обострениями длится больше 1 месяца, при этом развитие в это время ремиссии не обязательно.
Как видно, учитывается и выраженное усиление предшествующих симпто- мов. Нельзя причислять сюда рецидивирующее, волнообразно протекающее течение с повторением прежних симптомов («колебания»). Следует отличать от истинных обострений «ложные обострения», под которыми подразумевают некоторое ухудшение симптомов, связанное с воздействием внешних факторов (жара, стресс, инфекция). Если это связано с воздействием тепла, то говорят о синдроме «горячей ванны» (см. 2.10 Почему повышается чувствительность во время купания?).
Становится ясно, что совсем не просто разобраться, есть ли действительно обострение. Согласно простому практическому правилу, можно сказать, что в ¾ случаев мнения врача и пациента о наличии свежего обострения сходятся. От- метим, что среди них повторение старых симптомов встречается в два раза чаще, чем появление новых. Только ¾ всех приступообразных ухудшений можно счи- тать бесспорными обострениями или активизацией очагов, а в ¼ случаев не ясно, можно ли говорить о классическом обострении.
Другими словами, в ¼ случаев всех приступообразных атак можно говорить об «истинном» обострении с образованием свежих очагов, в ½ — о развитии вос- палительного процесса в старых очагах (их активизации) и в ¼ случаев вопрос остается открытым, ибо непросто уточнить, имеется здесь активизация очага, «ложное обострение» или волнообразное ухудшение.
Давайте разберем на конкретных примерах.
⦁ Андрей М. перенес неврит зрительного нерва справа три года, слева — два года тому назад. Теперь он чувствует «электрические» нарушения чувствитель- ности в области шеи при наклонах головы. Здесь можно четко говорить о трех разных обострениях.
⦁ Мария И. во время переохлаждения с повышением температуры тела по- чувствовала ухудшение имеющихся нарушений при ходьбе. В данном случае явно имеет место «ложное обострение» по типу синдрома «горячей ванны» — си- муляция обострения в результате воздействия повышенной температуры (см. 4.6 Что такое «ложное обострение»?).
⦁ У Марата С. год назад появилось обхватывающее чувство сдавления в пу- почной области, а затем появились и нарушения при ходьбе. Эти симптомы прошли через три недели. Спустя полгода Марат предпринял довольно трудную велосипедную поездку. По возвращении он внезапно почувствовал невероят- ную тяжесть в ногах («как свинцом налиты»), а стопы онемели. С каждым днем чувство онемения поднималось все выше, вплоть до паховых областей. Согласно выше представленным данным, вероятнее всего здесь второе обострение. Однако, учитывая схожесть имеющихся симптомов, можно думать, что здесь не сформи- ровался новый, а активировался старый очаг (см. 4.4 Что такое активация очага?).
⦁ Рита М. говорит, что у нее «ползают мурашки» по правой половине тела то сильнее, то слабее, а порой и неделями она ничего не ощущает. Вряд ли можно такую симптоматику спутать с обострением. Можно предположить, что здесь просто преходящая симптоматика (см. 4.5 Что такое «зыбкость» симптомов?).
⦁ Два год назад у Марины О. главным симптомом было чувство неловкости в правой половине тела, которое в большей степени прошло. Теперь наступи- ло заметное ухудшение, в результате которого пришлось использовать костыли. Здесь речь идет об обострении, но, как и в случае 3, возможна активизация очага. Становится понятно, что при диагностике обострения необходимо учитывать особенности личности больного для разграничения функционального и органи- ческого характера жалоб. При динамическом наблюдении следует опираться на
данные неврологического статуса и дополнительных методов диагностики.
В любом случае окончательное решение должно приниматься врачом со- вместно с пациентом.
Уместен и вопрос о ремиссии.
Ремиссия — отчетливое уменьшение или исчезновение симптома или симпто- мов по данным неврологического обследования длительностью не менее 1 месяца. Обычно обострения проявляются симптомами в течение нескольких недель, реже — нескольких месяцев. Затем наступает улучшение состояния (ремиссия), которое в зависимости от тяжести обострения длится до нескольких месяцев. Однако продолжающиеся обострения ведут к тому, что симптомы болезни все реже исчезают полностью, нарастают функциональные нарушения, появляются признаки, свидетельствующие о стойких дефектах в различных отделах нервной системы, приводящих порой к инвалидности. Заметим, что чем продолжитель- нее период обострения и чем короче период ремиссии, тем заметнее ухудшение
состояния здоровья пациента.
Меня интересует, можно ли во время атаки представить изменения в очаге?
«Опытный» пациент пробует по симптомам обострения представить изме- нения в головном или спинном мозге. Он исходит из того, что имеется три вида обострений:
⦁ обострения, проявляющие себя совершенно новыми симптомами;
⦁ обострения, при которых вновь повторяются старые симптомы;
⦁ обострения, при которых уже имеющийся симптом значительно прогрес- сирует.
Можно с уверенностью сказать, что только в первом случае речь идет об од- ном или более новых очагах, в двух других случаях можно думать о возобновле- нии воспаления в старом, не до конца вылеченном (активизированном) очаге. Что касается «ложных обострений» или колебаний симптомов, то скорее можно говорить о повышенной чувствительности нервных волокон или проявлений раздражения рубцующегося очага.
Практически несколько лет каждые 3–4 месяца меня беспокоят нарушения чувствительности в правой руке, причем иногда более выражены со стороны большого пальца, порой — мизинца. Иногда они распространяются на предплечье. Мой невролог считает, что это не истинное обострение, а просто не успокои- лись старые рубцы, поэтому я не нуждаюсь в лечение гормонами.
Учитывая колебания симптомов и их распространенность, можно думать, что очаг в шейном отделе спинного мозга не полностью вылечен и время от времени активизируется. В таком случае вполне разумен совет врача — избежать назначе- ния гормонов. В отличие от «истинного» обострения речь идет о старых извест- ных жалобах, которые не связаны со свежими очагами воспаления, а являются проявлениями активизации процесса в недолеченном очаге.
Мой врач сказал, что у меня такая форма РС, которая протекает с обостре- ниями, но у меня практически всегда есть какие-либо жалобы. Не то чтобы нель- зя было переносить, но дня не было, чтобы чувствовала себя хорошо. Иногда это неопределенный зуд в руках, порой — в ногах, или ощущение стягивающего кольца в области грудной клетки.
Это типичные жалобы при колебаниях симптомов. В таких случаях невро- логи говорят о «зыбкости» симптомов или «плавающей» симптоматике, а по- рой о «мерцании» симптомов даже на протяжении суток. Это связано с тем, что симптомы волнообразно повторяются, при этом их интенсивность и локализа- ция может меняться. Они потому периодически ослабляются, что нервные во- локна, проходящие через старый очаг РС, раздражаются рубцовым образовани- ем. Такая «зыбкость» симптомов чаще всего связана с очагами в спинном мозге.
После моего последнего обострения год назад осталось легкое чувство давления в пупочной области. Сейчас я простыла, и на фоне кашля и насморка появилось ощу- щение усилившегося болезненного давления. Можно думать о новом обострении?
Нет. Это типичное «ложное обострение», связанное с усилением старых симп- томов под воздействием внешних факторов (жара, грипп, повышенная темпе- ратура, инфекции мочевого пузыря и т.д.). Пациенты могут также испытывать ухудшение симптомов, если они утомлены или имеются чисто женские пробле- мы. Здесь совершенно нечеткие границы перехода к активизации очага, с одной стороны, и волнообразному течению — с другой стороны.
Вот уже несколько дней у меня проблемы с левой ногой. Это как-то непонят- но, к тому же раньше у меня такого не было. Это действительно обострение? У меня такое ощущение, что голень ниже колена туго забинтована. И при ходьбе ощущение, что колено одеревенело.
Да, это похоже на свежее обострение. Именно такое порой плохо описывае- мое ощущение нарушения чувствительности, когда нога или рука как бы перевя- зана, напряжена или окутана чем-то, настолько характерно для РС, что о другом заболевании можно и не думать (см. 2.9 Почему появляется ощущение корсета на туловище?).
Периодически я устаю, хотя приступов обострения не было. Врач сказал мне, что у меня, вероятно, скрытое течение обострений. Как это понять?
Как известно, продолжительность интервалов между обострениями бывает различной. Чаще всего он может длиться от полугода до двух лет, хотя известны случаи, когда он продолжается и до 30 лет. Обычно с течением времени интервалы становятся короче. Возможно, что в начальной стадии заболевания происходили скрытые обострения, не проявляющие себя известными симптомами. Это связа- но с тем, что повреждения миелиновых оболочек были столь незначительны, что не влекли за собой ощутимых функциональных расстройств, поскольку сохра- нившаяся часть поврежденных нервных пучков вполне могла их компенсировать. В ряде случаев при редких обострениях пациентов беспокоит необъяснимое постоянное чувство усталости, которое продолжается вплоть до нескольких не- дель. Можно предположить, что это связано с легкими атаками заболевания, протекающими в скрытой форме. Иногда это тянется в течение 15–20 лет, при этом отсутствуют стойкие дефекты и нарушения функций, что не исключает ве- роятность в последующем учащения обострений. Есть в таком варианте течения заболевания некоторая опасность. Поскольку обострения протекают скрыто, то ни врач, ни пациент не уделяют должного внимания болезни, не видят необхо- димости в проведении противорецидивного лечения. Напомним, что при этом процессы в очаге идут медленно и незаметно, что делает вероятным развитие
«незатухающих» очагов. Так или иначе, у двух третей пациентов наблюдается склонность к скрытым обострениям. Это дает основание назначать контрольное обследование с использованием МРТ через 1–2 года после первого обострения, что позволяет обнаружить скрытое образование очагов и назначить курс необ- ходимого лечения.
В середине марта у меня появилась пелена перед глазами, а через неделю — неприятные ощущения в левой руке, как будто надела узкую перчатку. Это два отдельных обострения?
Однозначно ответить трудно. Согласно выше приведенной классификации, это только одно обострение, так как до появления новых симптомов не прошло и месяца. Можно полагать, что при этом обострении образовалось несколько очагов: один в области глазного нерва, второй — в шейном отделе спинного моз- га. Это типично для РС: во-первых, очаги появляются часто не единично, а груп- пами; во-вторых, не одновременно, а с разницей в несколько дней.
Несколько недель у меня двоится в глазах. Мой врач говорит, что это легкое обострение и не надо ничего делать. Не понимаю, что означает легкое обострение. Да, вряд ли кто знает, когда маленькое станет большим. Если вам подарить несколько рублей, вы сможете сказать, когда вы станете богатыми? Почти все в мире имеет нечеткие границы. Так, некоторые считают, что можно отнести к легким обострениям такие нарушения, как двоение в глазах, незначительные онемения, легкое головокружение и незначительное нарушение равновесия, нев-
риты глазного нерва с незначительными нарушениями зрения. С другой сторо- ны, любой парез или нарушение двигательных функций (атаксия или тремор) относят к признакам тяжелого обострения. Между ними располагаются извест- ные нам нарушения (нарушения чувствительности с поражением половины ту- ловища или конечности, симптом Лермитта, чувство «корсета», повелительный позыв к мочеиспусканию).
Некоторые ученые классифицируют обострения как умеренные, средние и тя- желые. Например, при умеренной атаке человек может испытывать покалыва- ние в правой руке. При средней атаке он может иметь проблемы при движениях правой рукой, в то время как при серьезной атаке он может потерять управление рукой в целом. Все это столь зыбко, что о том, стоит ли разделять обострения на легкие и тяжелые, можно еще поспорить. Но вот то, что от этого решения зависит назначение гормональной терапии, уже очень важно. Поскольку известно, что она только уменьшает выраженность и длительность данного обострения, но не оказывает благоприятного влияния на течение заболевания, можно некоторое время и выждать. Особой опасности в этом нет, о чем говорят многие врачи. По крайней мере, утверждение, что гормоны тормозят рост очага, не обоснованно (напомним, что они быстро убирают отек в области очага).
Часто врачи подходят к решению этого вопроса прагматически: если пациент не может читать вследствие нистагма («танцующих глаз») или не может идти, то рекомендуется прием гормональных препаратов. То же можно сказать о случаях, когда так называемые «легкие» симптомы в течение недели усиливаются (18.3.5
Свежее обострение — обязательно кортикостероиды?).
Я заболела РС 5 лет тому назад, когда проявились симптомы неврита зри- тельного нерва. На следующий год появились проблемы с ногой, которые и сейчас немного беспокоят. Так или иначе, несколько лет я жила относительно спокойно. Но вот несколько месяцев назад стало тяжелее ходить, трудно поднять сто- пу, стала замечать тяжесть в колене и тазобедренном суставе. Если напрячься, продолжаются проблемы с ходьбой 1–2 часа, и в принципе мне не очень хорошо.
Мой невролог считает, что у меня ремиттирующая форма болезни. Мне кажет-
ся, что обострения были в предыдущие годы, или я что-то путаю?
Судя по описанию, здесь РС начался с ремиттирующей формы, но после вто- рого обострения или несколько позже перешел во вторично-прогрессирующую форму.
Всегда ли пациентов с ремиттирующей стадией РС ожидает переход во вто-
рично-прогрессирующую стадию заболевания? Это возможно, что прогрессирова- ние не наступит? Или следует ожидать, что рано или поздно симптомы пере- станут исчезать?
У многих пациентов болезнь протекает в ремиттирующей форме, то есть с пе- риодическими обострениями и выраженными улучшениями. Трудно четко ска- зать, у скольких из них в последующем начнется прогрессирование заболевания. По литературным данным, эти показатели колеблются в диапазоне 10–60%. У та- ких пациентов после нескольких лет болезни наступает постепенное ухудшение состояния (вторичное хроническое прогрессирование), во время которого обо- стрения могут возникать, а могут и отсутствовать.
Почему это происходит? Во-первых, описанное ранее скрытое течение болез- ни характеризуется постоянным усилением демиелинизации, которое требует более продолжительного и интенсивного, чем на ранней стадии заболевания, лечения. В определенной степени это связано также со сдвигами в аутоиммун- ных процессах в очаге. Во-вторых, если раньше еще неповрежденные участки нервных волокон справлялись со своими обязанностями, то со временем они уже не способны выполнять функции разрушенных частей. В этих случаях важ- ная роль принадлежит реабилитации (например, активным занятиям лечебной физкультурой).
Я знаю, что типичным проявлением РС являются обострения, но никак не пойму, почему это так.
То, что это заболевание протекает волнообразно и с обострениями, уже пере- стало удивлять специалистов. Как объяснение можно принять представление о скрытом (латентном) течении заболевания, которое «прячется» в организме и, как спящая красавица, ждет особых обстоятельств, чтобы проснуться. Можно представить себе и нестабильное равновесие между агрессивностью возбудите- лей болезней и защитными силами иммунной системы.
Исходя из этого, можно представить три модели:
⦁ возбудитель мало агрессивен, а защитные силы организма достаточно сильные;
⦁ агрессивность возбудителя выражена, а защитные силы организма слабые;
⦁ имеется определенное равновесие между этими двумя силами, и возбуди- тель может взять верх только при определенных обстоятельствах.
Применительно к РС можно сказать, что в первом случае заболевание про- текает скрыто, во втором его проявления могут развиваться стремительно, в тре- тьем возможны атаки, связанные с рядом причин (физическое перенапряжение, острое перегревание, предшествующее переохлаждение, душевные нагрузки).
Если симптомы обострения полностью проходят, значит, очаг, являющийся причиной острой атаки, уже вылечен и исчез на МРТ?
Нет, появившиеся однажды очаги (бляшки) не исчезают полностью, ибо на их месте остается рубец (см. 7.8 Могут ли очаги РС исчезнуть?). Исчезновение симптомов имеет две причины. Во-первых, как мы уже отмечали, степень раз- вития очагов бывает различной. В «легких» случаях возможен процесс ремие- линизации, что и ведет к тому, что симптомы заболевания проходят. Во-вторых, улучшение наступает, когда проходит отек вокруг формирующегося на началь- ной стадии свежего очага (см. 3.8 Почему вокруг очагов бывает отек?).
У меня на томограмме можно видеть шесть бляшек, но у меня было одно-един- ственное обострение. Как это возможно?
Тому могут быть две причины. Во-первых, очаги формируются иногда не еди- ничными бляшками, а группами. Это означает, что одно обострение может со- провождаться образованием одного или нескольких (порой до дюжины) очагов. С другой стороны, очаг может образоваться незаметно (находиться на участке головного мозга, не проявляя себя четкими симптомами).
Если после перенесенного обострения на снимках МТР выявляют несколько очагов, то трудно сказать, возникли ли они одновременно или уже было несколь- ко «обострений», прошедших незаметно. Мы исключаем те случаи, когда с помо- щью специальных исследований устанавливают возраст очагов.
Если очаг не затихает полностью, то означает ли это, что процесс разруше- ния продолжается, как на почти потухшем костре?
Нельзя игнорировать и такой вариант. Реактивация ведет к клиническим про- явлениям, потому что воспалительный процесс в таком очаге (бляшке) не полно- стью затих. Здесь идет речь о хронически активных очагах, о которых мы уже говорили, когда идет постоянное повреждение нервных волокон на периферии бляшек.
Тем не менее, трудно сказать, является ли реактивизация очага предшествую- щей стадией вторичного прогрессирования заболевания.
Любой процесс проходит через определенные стадии. Обострения тоже?
Естественно, можно условно выделить три стадии атаки заболевания:
⦁ острое воспаление, когда появляются или ухудшаются симптомы;
⦁ стабилизация, когда признаки болезни остаются неизменными (отсутствие обострений, ремиссий или хронического прогрессирования на протяжении по крайней мере одного месяца).
⦁ восстановление, когда состояние человека улучшается.
Установить их границы невозможно. Весь процесс может продолжаться от не- скольких недель до года. Если человеку кажется, что он выздоравливает, но затем в пределах месяца он имеет еще одну атаку, то это рассматривается как одно и то же обострение. По-разному протекает восстановительный период. В зависимо- сти от степени повреждения миелина новые симптомы могут либо оставаться, либо исчезать. Чем больше срок заболевания РС, тем меньше вероятность вос- становления.
Никак не могу получить четкий ответ, чего следует опасаться в жизни, что- бы не вызвать обострение?
Да, РС протекает так непредсказуемо, обострения возникают с совершенно непонятной периодичностью, что заставляет глубоко задуматься о том, что мо- жет к этому привести.
Известно, что при РС возникают определенные нарушения иммунной систе- мы, во многом определяющие клиническую картину. Они влияют как на течение заболевания, так и на развитие обострений. Напомним, иммунная система че- ловека по неизвестным до сих пор причинам внезапно становится агрессивной по отношению к миелину, который является изолирующей оболочкой нерва. Это создает воспаление в месте атаки, что ведет к прерыванию сигналов, которые по- сылаются от мозга к определенной части тела. Не секрет, что чаще всего трудно выявить конкретную причину, приведшую к обострению.
Тем не менее, можно назвать ряд причин, которые могут служить пусковым механизмом для обострений. Это инфекционные болезни, например грипп; при- вивки; операции, в том числе удаление зубов; сильные, сопровождающиеся кро- вотечением травмы, особенно электротравмы; роды; длительный стресс, а также лекарственные препараты, стимулирующие иммунный ответ.
Вызвать обострение может все, что заставляет активизироваться иммунную систему, а следом и лимфоциты, которые устремляются в систему кровообраще- ния, уже оттуда в нервную систему. Естественно предполагать соответствующую реакцию аутоиммунных лимфоцитов при инфекционных болезнях и прививках. Мобилизацию защитных сил организма вызывают травмы и ранения, сопрово- ждающиеся кровотечением. Известно, что после родов в организме женщины происходит гормональная перестройка, стимулирующая развитие защитных процессов. Поскольку стрессовые ситуации обычно ведут к активизации ра- боты иммунной системы, можно ожидать ухудшения состояния пациента. Мы еще остановимся на психическом состоянии пациентов с РС. Сложно доказать роль факторов психического характера на возникновение и течение рассеянно- го склероза, но отрицать их нельзя, несмотря на различное восприятие людьми стрессовых нагрузок. Понятно также, что назначение лекарственных препаратов, стимулирующих иммунный ответ, может вызвать обострение.
Эти факторы не обязательно должны вызвать обострения, но наличие их способствует повышению риска развития обострений. Впрочем, как мы уже от- метили, часто невозможно понять, что же привело к обострению. В заключение напомним, что при повышенной степени готовности организма к возникнове- нию обострения в крови находятся активные аутоиммунные лимфоциты. Обо- стрение может протекать без существенных проявлений, если их количество не превышает обычных показателей. Но если в этот период появляются дополни- тельные факторы риска, о которых сказано выше, обострение действительно мо- жет возникнуть.
У меня и моего приятеля рецидивы протекали практически с одинаковым ин- тервалом, только вот результаты у нас разные. Эти обострения обязательно ведут к инвалидности?
На этот вопрос можно ответить весьма конкретно. Чтобы не быть голослов- ным, приведем пример исследования (2008 г.) ученых клиники Marshfield (Ви- сконсин, США). Они считают, что в большинстве случаев острые рецидивы не ведут к инвалидности. Такое заключение сделано после анализа течения забо- левания у 1 078 пациентов с ремиттирующим рассеянным склерозом. За ана- лизируемый период у всех больных было зафиксировано 2 587 обострений, то есть в среднем 2,4 обострения у одного пациента. При этом только у 7 пациен- тов (0,6%) обострение болезни закончилось увеличением показателей инвалид- ности до 6 баллов по шкале EDSS. Следовательно, можно сделать вывод, что обо- стрения, приводящие к тяжелой инвалидности, встречаются крайне редко.
В разных источниках указываются различные классификации. Есть ли офи- циальная?
На основании клинического течения выделяют четыре формы рассеянного склероза: ремиттирующее, вторично-прогрессирующее, первично-прогрессиру- ющее и прогрессирующее течение с обострениями.
ремиттирующая форма характеризуется волнообразным течением с четко
очерченными обострениями и последующим полным или частичным восстанов- лением нарушенной функции без признаков прогрессирования в период ремиссии. Этот тип течения наблюдается у 75–85% больных рассеянным склерозом на ранних стадиях заболевания. Примерно половина из них через 10 лет переходит во вторич- но-прогрессирующую форму РС, поэтому в среднем эта форма составляет 40–50%. Напомним, что термин «ремиттирующий» применяется для обозначения за-
болеваний, протекающих с тенденцией к повторным ремиссиям.
При кажущейся схожести диапазон изменений достаточно велик. В типичных случаях обострения разной степени тяжести встречаются в среднем до двух раз в год. Они сменяются ремиссиями — периодами отсутствия или стабилизации остаточных симптомов, длительность которых может быть от нескольких меся- цев до нескольких (иногда до 20) лет. Мы уже заметили, что обострения могут
быть разной степени тяжести. Это может быть только чувство онемения в одной из конечностей, бесследно исчезающее спустя несколько дней, или полный пара- лич (неподвижность) в обеих ногах с утратой в них чувствительности, недержа- ние мочи или ее задержка, требующая срочной помощи.
Мы уже знаем, что со временем в связи с образованием рубцовых изменений в области бляшек и, соответственно, гибелью нервных волокон возможно появ- ление неустранимых нарушений функций нервной системы.
Вторично-прогрессирующая форма (вторично-прогредиентная) характери- зуется переходом ремиттирующего течения с четкими обострениями и ремисси- ями в анамнезе к постепенному прогрессированию неврологической симптома- тики с редкими обострениями или без них и периодами стабилизации (всякий раз с отчетливой остаточной симптоматикой). Статистически установлено, что на эту форму приходится 30–40% пациентов.
Этот тип течения РС формируется лишь у части пациентов с ремиттирующим течением заболевания, причем сроки этого перехода колеблются от нескольких лет до десятилетий. Замечено, что чем более агрессивно протекает болезнь, тем быстрее происходит этот переход. Особенностью этого течения является постепенное усиле- ние выраженности проявлений. Скорость прогрессирования различная, возможны и обострения, но они нередко не замечаются на фоне имеющихся постоянных симп- томов. Существует мнение, что со временем заболевание может стихать, но устано- вить сроки этого процесса нельзя. Как и на любом этапе заболевания, важно четко выяснить характер его течения, чтобы вовремя назначить адекватное лечение.
Первично-прогрессирующая форма (первично-прогредиентная) отличается неуклонным прогрессированием с самого начала заболевания с редкими перио- дами стабилизации и временными незначительными периодами улучшения. По данным различных авторов, она встречается у 10–15% больных, среди которых преобладают мужчины и больные старшего возраста. В 40% случаев болезнь, на- чавшаяся в возрасте старше 40 лет, принимает изначально неуклонно прогрес- сирующее течение. Заметим, что здесь возможны периоды стабилизации, однако не бывает обострений.
Сложность диагностики этой формы РС заключается в том, что ее трудно отличить от некоторых других заболеваний нервной системы. Эта форма чаще встречается у мужчин, проявляется в более позднем возрасте и редко поддается лечению теми препаратами, которые эффективны при ремиттирующем течении. Отмечая специфичность проявлений этой формы заболевания, некоторые спе- циалисты не считают ее более «злокачественной», так как скорость прогрессиро- вания может быть разной.
Прогрессирующее течение с обострениями. Это относительно недавно вы- деленная форма характеризуется прогрессированием с самого начала болезни, на фоне которого в дальнейшем возникают обострения. Между обострениями продолжается прогрессирование заболевания. Такой тип течения встречается в 5–6% случаев.
Остановившись на официальной российской классификации, напомним, что как в западной, так и в отечественной литературе можно встретить и другие на- звания форм заболевания, в которых авторы пытаются отразить многообразие течения РС. Так, ремиттирующая форма нередко обозначается как рецидивиру- юще-ремиттирующая, что, впрочем, и не удивительно, поскольку отражает тече- ние клинического процесса.
Вы можете встретить и описание бессимптомной формы РС, о которой будет рассказано несколько позже. Многие авторы считают, что имеет право на существование и доброкачественная форма РС с минимальными неврологическими симптомами при длительности заболевания более 10 лет.
Течение заболевания хроническое. Варианты течения рассеянного склероза разнообразны: на начальных этапах болезни чаще отмечается ремиттирующее течение, которое со временем может перейти во вторично-прогрессирующее. Реже наблюдается первично-прогрессирующий тип течения заболевания или стабильный рассеянный склероз.
Течение РС также очень индивидуально — нет двух больных с одинаковыми клиническими проявлениями патологического процесса. В 75–85% случаев РС на начальных стадиях имеется волнообразное (ремиттирующее) течение, когда периоды ухудшения сменяются улучшением состояния, то есть полными или ча- стичными ремиссиями. Длительность ремиссий может варьировать от несколь- ких месяцев до десятка лет. В последующем у большинства больных течение ста- новится неуклонно прогрессирующим (вторично-прогредиентным). У 10–15% больных имеется изначально первично-прогредиентное течение РС. Скорость нарастания неврологического дефицита очень вариабельна. Выделяют типичное течение РС, когда через 15–20 лет больные имеют значительную степень инвали- дизации. У 5–10% больных РС отмечается доброкачественное (мягкое) течение, при котором болезнь, длящаяся 10 и более лет, не дает стойкой выраженной ин- валидизации. С другой стороны, у 0,1–0,5% больных течение носит злокачествен- ный характер с быстрым развитием выраженных нарушений иногда до смертель- ного исхода.
Почему РС протекает так по-разному, ведь, в сущности, это одно и то же заболевание?
Действительно, не вызывает сомнения, что РС — хроническое заболевание. На начальных стадиях чаще всего встречается ремиттирующее течение, которое часто (около 40% случаев) после нескольких лет заболевания переходит во вто- рично-прогрессирующую форму. Реже бывает первично-прогрессирующее тече- ние, или, как еще его называют, стабильный рассеянный склероз.
Теоретически можно предположить, что многообразие форм течения болезни зависит от четырех причин:
⦁ активности заболевания (количество образующихся за год очагов);
⦁ агрессивности заболевания (размеры повреждений в очагах);
⦁ степени развития воспалительного процесса в очагах (тлеет воспаление в бляшках или потухает);
⦁ локализации бляшек.
Давайте остановимся на каждой из них. Степень активности заболевания оце- нивается количеством и размерами образующихся за год очагов. Возникновение большого количества крупных бляшек приводит к выраженным нарушениям в течение нескольких недель и месяцев. Если очаги небольшие и их немного, то заболевание протекает в ремиттирующей форме или наступает длительная ре- миссия, когда годами болезнь не тревожит.
Важную роль играет и вид бляшек. Если олигодендроциты лишь поврежде- ны, а не уничтожены полностью (очаг 1-го типа), то имеющиеся повреждения миелина благодаря процессу ремиелинизации постепенно исчезают. Если речь идет об очагах 2-го типа, то рассчитывать на благополучное восстановление ми- елина, а с ним и восстановление функций нервных волокон не приходится (см. 3.18 Что такое очаги 1-го и 2-го типа?). Понятно также, что свое разрушительное действие продолжает совершать очаг, в котором воспалительный процесс не за- тихает, а продолжает быть активным.
Немаловажным фактором является локализация бляшек, которые могут воз- никать как на стратегически важных участках ЦНС, так и в районах, где не прохо- дят главные нервные пути. Так, очаг в некоторых отделах головного мозга порой не приводит к видимым симптомам, а подобная по размерам бляшка в спинном мозге чревата серьезными осложнениями, например парезами или параличами обеих ног (см. 3.13 Бывают ли «немые» очаги?).
Конкретное обсуждение форм требует отдельного разговора. И все-таки пока не известно, почему они у разных больных протекают по-разному.
Почему все же болезнь, имеющая течение с обострениями, переходит когда-то в прогрессирующую форму?
При РС следует различать два процесса. Первый — образование новых очагов, повторяющиеся, временами ступенчатые атаки на белое вещество мозга, при этом процесс возникновения бляшек с течением времени уменьшается и в конечном итоге затихает. В это же время происходит другой процесс — воспаление в некото- рых очагах тлеет, не проявляя себя, но ведет между тем к постоянной гибели нерв- ных волокон (см. 3.5 Какие изменения происходят в нервной системе при РС?). Итак, мы имеем два наслаивающихся друг на друга процесса: утихающая дея- тельность в очагах и возрастающие потери, связанные с повреждением аксонов.
Иногда случается так, что разрушительное действие превалируют, тогда процесс переходит порог к хронической прогрессирующей стадии.
Сомнительно, что в каждом очаге идет процесс медленного повреждения аксонов. Вероятно, это больше касается очагов 1-го типа и выраженных очагов 2-го типа, которые мы связывали с «черными дырами» (см. 3.18 Что такое очаги 1-го и 2-го типа?).
По разным данным, примерно у 40% пациентов после нескольких лет заболе- вания тип течения изменится с ремиттирующего на прогрессирующий.
С самого начала мой РС имел «крадущийся» характер, у меня не было замет- ной атаки болезни. Иногда у меня возникает ощущение, что я не принадлежу к «нормальным» пациентам с РС. В чем суть первичного хронического течения заболевания?
Первично-прогрессирующая форма заболевания считается особенно не- благоприятной, так как может в течение нескольких месяцев или лет привести к инвалидной коляске. Логично предположить, что в этих случаях можно об- наружить большое количество активных очагов в головном и спинном мозге, однако это не так. У этих пациентов имеется поразительно мало очагов, а порой сразу и не находят их следов. Это говорит о том, что здесь идет какой-то другой патологический процесс, не зависящий от формирующего бляшки воспаления. Если говорить о РС, когда нет обострения и очага, то задумаешься о диагно- стической ошибке. Прежде чем появились современные диагностические воз- можности (МРТ и исследование олигоклональных иммуноглобулинов), вопрос об уточнении этой формы заболевания всегда был сложным, поэтому скорее это было подозрение на вероятный диагноз РС. Ведь приходится дифференцировать заболевание от грыжи межпозвонкового диска в шейном отделе позвоночника, опухоли спинного мозга, фуникулярного миелоза, сифилиса нервной системы
(см. 6.10 Какие возможны ошибочные диагнозы?).
Если эта форма болезни не имеет четких приступов и достоверно находят мало или не находит никаких очагов, относится ли она действительно к РС?
В прошлом это была довольно часто обсуждаемая проблема: идет ли речь о первично-прогрессирующей форме РС или это своеобразное заболевание, име- ющее некоторые сходные свойства с РС (например, признаки хронического вос- паления в спинномозговой жидкости).
Вопрос состоит в том, имеет ли эта форма болезни самостоятельную клини- ческую картину. Примерно так обстоит дело с гепатитом (воспалением печени). Речь идет об остром и хроническом гепатите. Хронический гепатит может быть или результатом перенесенного острого гепатита, или возникнуть как самостоя- тельное аутоиммунное заболевание. Обе эти формы хронического гепатита дают практически схожие результаты при микроскопическом исследовании, хотя они имеют различные причины возникновения и прогноз заболевания. Примерно схожи сравнения первичной и вторичной прогрессирующей форм РС.
В определенной степени предположение о том, что первично-прогрессирую- щая форма РС имеет самостоятельную клиническую картину, подтверждается не только отсутствием приступов, но и проблемой доказательства наличия очагов. Раньше исследователи при обсуждении этой формы заболевания указыва-
ли на наличие «спинальной» формы РС. И сегодня трудно исключить такой ва- риант, ибо в некоторых случаях даже тотальное исследование спинного мозга не позволяет найти изменений, в том числе маленьких очагов.
Мое заболевание началось с чувства тяжести в ногах, когда даже 15 ступенек лестницы до квартиры трудно было одолеть. В дальнейшем пришлось прибег- нуть к инвалидной коляске. При обследовании нашли единственный очаг в шей- ном отделе спинного мозга. Мой врач говорит, что у меня первично-прогрессиру- ющая форма болезни. Получается, что мое несчастье в том, что очаг нашел себе не лучшее место?
Как было ранее отмечено, клиническая картина заболевания зависит от мес- та расположения очагов РС. Спинальная форма характеризуется симптомами поражения спинного мозга на различных уровнях. Ведущими в клинической картине являются нижний спастический парапарез, проводниковые нарушения чувствительности, различной степени выраженности тазовые расстройства. Го- ворить о каких-то специальных факторах развития не приходится, хотя и есть работы, в которых приводятся аргументы в пользу определенных особенностей этой формы заболевания. В любом случае диагноз уточняется с помощью МРТ.
Почему заболевание хронически прогрессирует? Потому что постоянно обра- зуются очаги и компенсационные способности мозга слабеют? Или потому что в очагах идет медленный разрушительный процесс?
О хроническом прогрессировании говорят, когда имеется увеличение тяже- сти симптомов заболевания на протяжении не менее 2-х месяцев без стабилиза- ции или улучшения.
Мы знаем немало об атаках болезни и очагах, но вот о сути хронического фактора — значительно меньше. Раньше предполагали, что хронический процесс является естественным суммарным следствием деятельности очагов. По подо- бию корабля, который имеет множество малых пробоин и в конечном итоге вы- нужден затонуть. Однако это не соответствует действительности, так как при первично-прогрессирующей форме заболевания находят мало или не находят вообще никаких очагов.
В то же время мы знаем, что имеются два вида очагов. В одном процесс идет к излечению путем рубцевания, а во втором — воспаление не затихает, как тле- ющий костер, со временем прогрессирует (см. 3.10 Все ли очаги РС одинаковы?). Как третий вариант можно представить вероятность непрямого пересечения процессов образования очагов и хронического течения РС.
А что происходит на самом деле? Долгие годы существует мнение, что раз- витие РС напрямую связно с развитием очагов и что при обеих формах про- грессирования происходят примерно схожие процессы. Ряд ученых оспаривает это представление, считая, что первично-прогрессирующая форма основана на затяжном процессе, не связанном с образованием очагов, а переход во вторич- но-прогрессирующую форму связан с тем, что воспаление в некоторых очагах не прекращается полностью, медленно повреждая нервные волокна на «тлею- щем костре».
Последнее обострение у меня было год назад. И все же у меня такое ощущение, что мне все хуже, ибо порой ноги очень тяжелые. Кроме того, мне не дает покоя усталость. Действительно ли у меня уже хроническая стадия?
Нельзя в данном случае говорить о прогрессирующей стадии, у которой есть четкие критерии — прогрессирование неврологического дефицита, устойчивое (без ремиссий) на протяжении не менее 6 месяцев. Оценку возможности про- грессирования производит врач.
«Прогрессирующая» означает «бурно развивающаяся», следовательно, попав в этот водоворот, уже не выскочить?
Течение этих форм РС происходит по-разному. Бывает, что процесс идет мед- ленно, но с постоянным ухудшением, хотя чаще заболевание достигает опреде- ленного постоянного уровня, когда с различными колебаниями идет к ремиссии.
Существуют ведь и другие классификации течения болезни?
Говорить о различных клинических формах заболевания можно лишь в про- шедшем времени. Раньше специалисты выделяли следующие клинические фор- мы заболевания: цереброспинальную, спинальную, мозжечковую, стволовую, оптическую. Другие авторы предпочитали выделять три основные формы забо- левания: цереброспинальную, спинальную и церебральную. Как эта, так и другие классификации основаны на преобладании поражения одного или нескольких отделов ЦНС. В любом случае это деление имеет прикладной характер.
Сейчас существуют общепринятые диагностические критерии, основанные на выявлении диссеминированных очагов на МРТ.
Я слышала, что существует вариант РС, протекающий без симптомов. Это возможно?
Говорить об этом можно чисто гипотетически. На практике нет смысла го- ворить о такой форме заболевания. В принципе это возможно, ибо феномен бессимптомного течения довольно широко распространен, особенно при ин- фекционных заболеваниях. Некоторые ученые считают, что возможно и такое течение РС, и оно встречается, по меньшей мере, так же часто, как и все фор- мы болезни, проявляющиеся какими-либо симптомами. Такое представление основано на том, что при посмертных исследованиях в 1–2 из 1000 случаев обнаруживают явное поражение нервной системы, типичное для рассеянного склероза, хотя при жизни оно никак не проявлялось. Для нас важно то, что это демонстрирует большой запас прочности и пластичности нервной системы. Следовательно, существует целесообразность поиска в самом организме факто- ров защиты против болезни.
Встречала где-то упоминание о злокачественном течении РС. Это бывает часто?
В настоящее время злокачественное течение РС не выделяют. Действительно, в начале прошлого века описывались случаи «злокачественного» течения болез- ни, но в наши дни это редкость. Бывают иногда случаи острого развития процес- са, но обычно это связано с осложнениями, например, различными инфекциями. К злокачественному РС иногда причисляют так называемый «склероз Бало», но принадлежность этого заболевания к вариантам РС окончательно не установлена. В литературе можно встретить и другие редко встречающие- ся формы РС, характеризующиеся особенностями сочетания и выраженности симптомов.
Получается так, что при РС нельзя заранее знать, как будет дальше разви- ваться заболевание?
Нет сомнения, что это одно из самых «капризных» заболеваний. И ужасно не только то, что оно безмолвно через ночь приходит, заставляя пациентов жить в постоянном напряжении, но и то, что нет никакой возможности предусмотреть развитие этого процесса. Это устоявшееся представление, к чему мы вернемся несколько позже (11.2.2 О чем гласят 10 прогностических правил для РС?)
О «капризности» РС можно судить по следующим известным, общепринятым пяти аргументам:
⦁ количество очагов не характеризует степень инвалидности;
⦁ количество новых очагов, появившихся в течение года, не является призна- ком агрессивности болезни;
⦁ локализация очагов не всегда объясняет возникающие нарушения;
⦁ обострения возникают «как гром среди ясного неба»;
⦁ болезнь может прогрессировать, несмотря на принимаемые меры по фор- мированию нормального образа жизни.
А теперь давайте рассуждать, используя конкретные примеры.
⦁ У Александры М. дюжина очагов в головном мозге, которые никогда не про- являли себя симптомами. У Виктора В. — один-единственный очаг в шейном от- деле спинного мозга, который привел его к инвалидной коляске.
88 Что такое рассеянный склероз (рс)? симптомы и течение болезни, изменения в цнс 89
Объяснение: нередко очаги в головном мозге лежат в «немых» областях, а вот шейный отдел спинного мозга является важнейшим участком прохождения нервных стволов.
⦁ Степан П. страдает РС два года, у него нашли 20 очагов в головном мозге, но болезнь, тем не менее, протекает вполне «доброкачественно». Вика С. болеет один год, у нее 5 очагов в головном мозге и агрессивное течение болезни. Можно предположить, что у обоих очаги начали возникать давно.
Объяснение: если хорошо расспросить Степана, то он вспомнит, что уже 10 лет назад у него проявился первый симптом РС в виде неврита глазного нерва, а вот нынешнее образование новых бляшек идет 2 года (см. 6.8 Когда действи- тельно у меня начался РС?).
⦁ У Михаила Р. и Анны Ш. очаги расположены примерно на одинаковом мес- те на внутренней капсуле, только у юноши почти нет симптомов, а у девушки односторонний паралич.
Объяснение: в первом случае речь идет об очаге, который полностью реми- елизировался (см. 3.12 Что такое «теневые» очаги?), а во втором — о «черной дыре» (см. 3.19 Что означают «черные дыры»?
⦁ Вера Ч., 25 лет, страдает РС три года. В результате несчастного случая по- теряла единственного сына. Вопреки ожиданиям свежего обострения не было, а вот через год после банальной ссоры со свекровью неожиданно развился при- ступ болезни.
Объяснение: проведенная через 3 месяца после смерти сына контрольная МРТ выявила 3 свежих очага, которые лежали в «немом» участке головного мозга (см. 12.2 Если ли научные доказательства этой связи?).
⦁ Тридцатилетний Иван С. после установления диагноза полностью изменил свой образ жизни. Он перестал курить, перешел на здоровое питание, сократил рабочий день. Ему удалось благодаря терапии улучшить непростую семейную си- туацию. Тем не менее, его состояние медленно ухудшалось.
Объяснение: приходится признать, что течение болезни не всегда зависит от наших ухищрений, и тому есть определенные причины в природе. Мы можем воздействовать не на все факторы в жизни. Например, мы может ехать на авто- мобиле очень осторожно, но стать жертвой несчастного случая.
Подводя итоги обсуждению течения РС, еще раз отметим, что вряд ли суще- ствует какое-либо другое заболевание, которое проявлялось бы в столь же раз- нообразных формах, как рассеянный склероз. Практически у каждого пациента имеются свои особенности течения, что не позволяет их сравнивать и делать соот- ветствующие прогнозы. Раньше считали это заболевание редким, протекающим всегда в тяжелой форме. Однако разработка новых диагностических возможно- стей позволила убедиться, что РС встречается гораздо чаще, чем предполагалось раньше, и что он долгое время, а порой и до конца жизни может протекать до- статочно легко. Сложность заключается в том, что никто не может в начале за- болевания предвидеть ход его развития, а это очень тяжело переносится каждым пациентом. Мы далеки от восторгов по поводу результатов борьбы с РС, но все же отметим, что вероятность того, что болезнь будет протекать легко, достаточ- но высока. Кроме того, уже ныне существующие возможности лечения позволя- ют рассчитывать на то, что удастся избежать инвалидности в течение какого-то времени от начала заболевания или хотя бы отодвинуть сроки ее наступления. И всегда остается надежда, что скоро все же найдут действенные медикаменты для борьбы с РС.


